NOTIZIARIO Giugno 2012 N°6
"EVIDENZE SUL DECLINO COGNITIVO"
parte III°
A cura di:
Giuseppe Di Lascio §
Susanna Di Lascio***
Con la collaborazione di:
Comportamento alimentare e declino cognitivo
La massa e la forza muscolare si riducono con l'età, ma la perdita di forza supera di gran lunga ciò che viene proiettato in base alla riduzione della massa. L'accumulo di massa grassa ha dimostrato, peraltro, di essere un forte predittivo indipendente della successiva perdita funzionale e dell’invalidità. L’invecchiamento e una dieta ricca di grassi, allo stesso modo, compromettono la forza/funzione muscolare. Questi dati confermano la necessità di promuovere stili di vita sani, mangiando in modo salutare a partire già dalla mezza età, in modo da sostenere anche la salute cognitiva durante l’invecchiamento. Peraltro, gli anziani di sessantacinque anni di età e oltre, sulla base della trasformazione strutturale della popolazione con l’invecchiamento demografico che nelle aree del mondo più avanzate ha raggiunto proporzioni inaspettate, sono in continuo aumento in tutto il mondo. Con l'invecchiamento della popolazione il numero degli adulti più anziani propone, di fatto, problemi sanitari importanti, come il declino cognitivo destinato ad aumentare sempre più nel futuro. L'avanzare dell'età, difatti, è un importante fattore di rischio per il deterioramento cognitivo e la demenza. Peraltro, altre comuni malattie croniche si associano in genere al declino cognitivo, tra cui le cardiovascolari, le cerebrovascolari, l’ipertensione, il diabete mellito, la bronchite cronica ostruttiva e l’insufficienza renale cronica, rendendo la problematica sempre più complessa.
Il deficit cognitivo può portare, così, a conseguenze devastanti, tra cui la disabilità, la depressione, l’istituzionalizzazione e in definitiva la scarsa qualità della vita. Gli anziani, proprio in rapporto all'elevato onere prodotto dal deficit cognitivo e agli scarsi risultati di cura, oggi ritengono comunemente che il mantenimento della salute mentale sia la principale chiave per invecchiamento di successo. Pertanto, dal momento che i medici non hanno sufficienti terapie farmacologiche da offrire, i pazienti e le famiglie, per preservare la salute mentale, tendono a rivolgersi alla CAM, medicina complementare e alternativa. Gli integratori alimentari sono una delle forme più comuni della CAM usate dai pazienti. Considerando gli elementi di prova insufficienti per la loro efficacia, il potenziale d’interazione con altre terapie e i costi, i medici devono essere consapevoli dell'uso degli integratori alimentari tra i loro pazienti in modo da poterli consigliare sui potenziali rischi e benefici. A tale proposito, una recente indagine nazionale degli Stati Uniti ha evidenziato che quasi quattro su dieci adulti aveva usato negli ultimi dodici mesi la CAM.
Il Ginkgo biloba per l’appunto, al dosaggio di 120-240 mg il giorno, è un’erba spesso molto usata dagli adulti più anziani per la salute cognitiva. I meccanismi ipotizzati con cui tal espediente può comportare il miglioramento della funzione cerebrale includono le variazioni nella circolazione cerebrovascolare attraverso un processo di vasodilatazione, una riduzione della viscosità del sangue e dei radicali liberi dell'ossigeno, combinata a quella correlata all'età dei recettori dei neurotrasmettitori. Uno studio in vitro ha anche dimostrato per l'estratto di ginkgo un effetto antiaggregante. Pur tuttavia, i diversi studi randomizzati e controllati sull'efficacia del ginkgo biloba, eseguiti sino a oggi per la prevenzione primaria della demenza e il declino cognitivo, sono stati di piccole dimensioni e non conclusivi.
Lo studio GEM (Gingko Evaluation of Memory)
Steven T. DeKosky dell’University of Pittsburgh e collaboratori, proprio per determinare l'efficacia del G biloba vs placebo nel ridurre l'incidenza di demenza per tutte le cause e della malattia di Alzheimer (MA), hanno condotto lo studio clinico GEM (Gingko Evaluation of Memory) in doppio cieco in cinque centri medici universitari degli Stati Uniti tra il 2000 e il 2008 con un follow-up medio di 6,1 anni (JAMA. 2008;300(19):2253-2262).
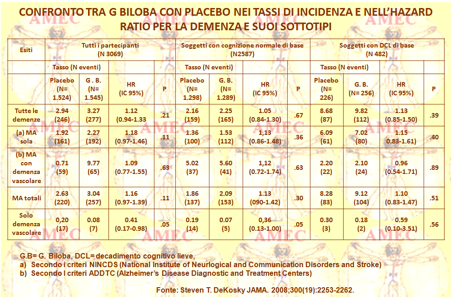
Hanno, così, arruolato 3.069 volontari di settantacinque anni e oltre, di cui 2587 con funzioni cognitive normali e 482 con DCL (decadimento cognitivo lieve) all'inizio dello studio, valutandoli ogni sei mesi per l‘incidente di demenza. Due volte il giorno sono state somministrate dosi di 120 mg di estratto di G. biloba (n = 1545) o placebo (n = 1524). Cinquecento ventitré soggetti hanno sviluppato la demenza, di cui 246 trattati con placebo e 277 con G biloba con il 92% dei casi di demenza classificati come MA possibile o probabile o MA con evidenza di malattia vascolare del cervello. I tassi di abbandono e di perdita al follow-up erano bassi (6,3%) e i profili degli eventi avversi risultavano simili per entrambi i gruppi. Il tasso di demenza generale era 3,3 per 100 persona-anno nei soggetti assegnati al G biloba e il 2,9 per 100 persone-anno nel gruppo placebo. L'hazard ratio (HR) per tutte le cause di demenza nel gruppo G biloba, rispetto a quello placebo, era 1,12 (95% intervallo di confidenza [IC], 0,94-1,33, p = 0,21) e per la MA 1.16 (95% IC, 0,97-1,39 P = 0,11). Il G biloba non aveva alcun effetto sul tasso di progressione verso la demenza nei soggetti con DCL (HR, 1,13, 95% IC, 0,85-1,50, p = 0,39). In conclusione, in questo studio il G biloba a 120 mg due volte il giorno non si dimostrava efficace a ridurre il tasso complessivo d’incidenza della demenza o di quella della MA in soggetti anziani con funzioni cognitive normali o con DCL. Viceversa, dato che il ginkgo biloba nella maggior parte degli adulti più anziani è utilizzato con altri farmaci, bisogna considerare attentamente la possibilità d'interazione farmacologica. Difatti, anche se le evidenze del danno sono limitate, vi può essere un’interazione con gli antiaggreganti piastrinici o con gli anticoagulanti con eventualità maggiore di sanguinamento.
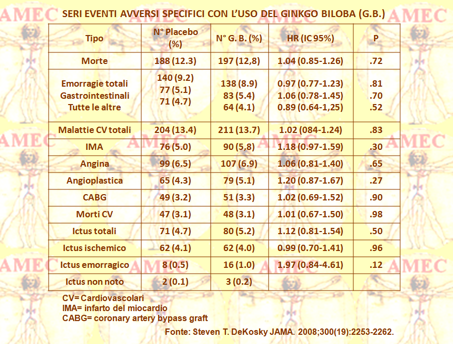
Nello studio GEM, anche se in numero non statisticamente significativo, vi erano ictus emorragici due volte più numerosi nel gruppo ginkgo biloba, rispetto al placebo. Inoltre, va ricordato che il ginkgo biloba può anche interagire con i farmaci metabolizzati nel percorso CYP2C19, come l’omeprazolo, l’acido valproico e la fenitoina. In sintesi, nonostante la base teorica per la validità del ginkgo biloba nella prevenzione del declino cognitivo, non ci sono prove convincenti che possa essere efficace nel prevenire la demenza o ritardare il declino cognitivo tra gli anziani che sono cognitivamente intatti o tra coloro che hanno già il DCL o la demenza. Inoltre, dato il danno potenziale da interazioni farmacologiche, ai medici è tassativamente richiesto di analizzare sicuramente la presenza del suo uso nel paziente, descrivendo e spiegando i potenziali rischi delle interazioni farmacologiche.
Sul potenziamento cognitivo del Ginseng
Il Ginseng è uno dei più popolari integratori a base di erbe utilizzato per la vitalità e il potenziamento cognitivo. Usato nella medicina cinese per migliaia di anni, deriva, in effetti, dalla pianta americana Panax quinquefolius e dalla Panax ginseng asiatica o ginseng coreano, che hanno una composizione chimica in qualche modo simile. L’eleutherococcus senticosus o ginseng siberiano è, invece, una pianta completamente diversa e non contiene gli stessi ingredienti attivi. Le forme di ginseng asiatico e americano contengono i ginsenosidi, ritenuti gli ingredienti attivi che possono avere un effetto antiossidante e attenuare la β-amiloide-tossicità indotta con esito favorevole nel trattamento della MA. Tradizionalmente, gli erboristi hanno sempre attribuito al ginseng la proprietà di combattere diversi disturbi, dalla fatica allo stress, dall'asma al cancro. Nella medicina tradizionale cinese, il ginseng si trova spesso combinato con altre erbe e viene consigliato per ottenere longevità, aumento della forza e della saggezza. Nella letteratura della medicina alternativa è definito un adattogeno per la proprietà di poter aiutare il corpo a far fronte allo stress, sia mentale sia fisico. Negli Stati Uniti, pur in assenza di prove scientifiche degli studi per diverse condizioni, è una delle erbe più popolari. Peraltro, essendo negli stessi studi usato in combinazioni con altre erbe, non è sempre possibile far risultare una sua partecipazione sicura negli esiti di efficacia. Molteplici sono, comunque, le azioni positive che gli si riconoscono: sul sistema immunitario, sul cuore e sull'apparato cardiovascolare, sul metabolismo degli zuccheri, sulla forza e resistenza fisica, sulla fertilità e sulla disfunzione erettile, sul cancro, sui disturbi della menopausa e anche su decadimento cognitivo e sull’Alzheimer. Comunque, è bene tenere a mente che può causare nervosismo, insonnia, soprattutto se assunto a dosi elevate o in combinazione con la caffeina e può determinare interazioni con altri farmaci.
La formula nutrizionale per evitare il decadimento dell’invecchiamento
Bruce N. Ames del Nutrition and Metabolism Center, Children's Hospital of Oakland Research Institute (CHORI), California, USA, dopo anni di studio delle interazioni tra vitamine e minerali con i processi metabolici, nel 2006 aveva evidenziato la diffusione degli inadeguati apporti dietetici di vitamine e minerali molto probabilmente dovuti al consumo eccessivo di cibo raffinato, energeticamente ricco ma povero in micronutrienti (PNAS November 21, 2006 vol. 103 no. 47 17589-17594). L’Autore faceva notare come tale inadeguato comportamento alimentare potesse causare una perturbazione metabolica cronica con possibile decadimento mitocondriale. Difatti, le carenze di molti micronutrienti nelle colture di cellule umane o in vivo causano danni al DNA, come rotture e frammentazione dei cromosomi. Alcune di queste carenze possono anche causare il decadimento mitocondriale con perdite del potere ossidante e invecchiamento cellulare e si associano a malattie a esordio tardivo, come il cancro.
Pertanto, secondo Ames, le modeste carenze nutrizionali potrebbero contribuire alla determinazione degli squilibri metabolici che aumentano il rischio delle malattie associate all’invecchiamento e all'obesità, come il diabete, il cancro e le malattie cardiovascolari. Di seguito, quindi, l’Autore ha proposto la teoria Triage, peraltro fortemente sostenuta da analisi successive, tesa a fornire una spiegazione logica meccanicistica di collegamento tra le modeste carenze vitamine/minerali con le malattie.
Michele L. Mietus-Snyder del (CHORI), Oakland, California, USA e collaboratori, dal loro canto, hanno sviluppato una formula nutrizionale, il CHORI-bar, a basso contenuto calorico e ad alto contenuto di frutta, vitamine, fibre e minerali. Il CHORI-bar con l’aumento delle HDL-C e del glutatione e la riduzione dell'omocisteina è stato proposto per migliorare gli indicatori biologici legati al rischio delle malattie cardiovascolari e al declino cognitivo. Esso, in effetti, è stato progettato per aiutare a ripristinare l'equilibrio nutrizionale ottimale nelle persone che seguono abitudini alimentari non salutari. È, difatti, nutriente e, con le sole 110 calorie circa per tavoletta, è stato considerato utile nei programmi di riduzione del peso.
Il primo rapporto di ricerca sul CHORI-bar apparirà nell’agosto 2012 sul FASEB Journal (Gazzetta della Federazione delle Società Americane di Biologia Sperimentale) mentre la pubblicazione online è del 1 ° maggio 2012 (http://www.fasebj.org).
Le premesse dello studio risiedevano sempre sulla costatazione del ridotto apporto di vitamine e minerali, molto diffuso negli Stati Uniti. Peraltro, la salute intestinale è ormai ampiamente riconosciuta come fattore determinante della salute generale. Componenti alimentari che aiutano alla salute intestinale, come alcune fibre solubili e i polifenoli, anche carenti nelle tipiche diete occidentali, sono stati inclusi nell’insieme di una serie di altri ingredienti, tutti rivolti ad aiutare il ripristino della nutrizione ottimale. Il prototipo CHORI-bar attuale, descritto nel FASEB Journal, riporta i risultati di uno studio in venticinque adulti clinicamente sani, di variabile età e BMI, educati a consumare due barrette il giorno per due settimane. Si verificavano, invero, favorevoli e impressionanti cambiamenti metabolici solo dopo due settimane.
Ad esempio, si otteneva l’aumento del colesterolo HDL con la possibilità che gli ingredienti bar avrebbero agito additivamente o in sinergia.
Vitamine e decadimento cognitivo
Vitamine e minerali sono gli importanti e necessari componenti della dieta umana in quanto sono inadeguatamente sintetizzati dall’organismo, o del tutto non prodotti. Anche se solo piccole quantità di queste sostanze sono necessarie per lo svolgimento delle reazioni biochimiche essenziali in qualità, ad esempio, di coenzimi e di gruppi prostetici, la loro carenza comporta alterazioni gravi con importanti disturbi della salute. In effetti, questa evenienza è rara nei paesi occidentali in accordo con l’ampia disponibilità di una varietà di cibi, poco costosi. Pur tuttavia, in malati cronici o defedati possono manifestarsi carenze alimentari plurime. Peraltro, nella popolazione normale sono piuttosto comuni i deficit vitaminici e di minerali subclinici, rilevabili dai test di laboratorio, soprattutto nelle fasce estreme dell’età, pediatrica e geriatrica.
A tale proposito, in ragione del ruolo ormai riconosciuto agli alti livelli di omocisteina sull’aumentato rischio di demenza e poiché tale condizione è risultata associata alla carenza delle vitamine B6, B9 e B12, il miglioramento del suo metabolismo attraverso la supplementazione vitaminica ha permesso di riconoscere effettivi benefici sulla riduzione del rischio stesso.
In particolare, vale ricordare che la vitamina B6 svolge un ruolo essenziale come cofattore nel metabolismo dell'omocisteina e che la B9 (i folati) e la B12 sono anche indispensabili per la metilazione e la trasformazione dell’omocisteina in metionina.
Il complesso vitaminico B e il decadimento cognitivo
McMahon JA dell’University of Otago, Dunedin, New Zealand e collaboratori, proprio per verificare l'ipotesi che abbassando la concentrazione dell’omocisteina plasmatica si possa migliorare la funzione cognitiva nell’anziano, hanno condotto uno studio di due anni in doppio cieco con controllo con placebo, randomizzato, clinico che ha coinvolto 276 partecipanti sani di sessantacinque anni di età o oltre con concentrazioni plasmatiche di omocisteina di almeno tredici micromoli per litro (N Engl J Med 2006; 354:2764-2772). Il trattamento consisteva in supplemento giornaliero di 1000 mg di folato, di 500 mg di B12 e di 10 mg di B6. I test cognitivi erano condotti al basale e dopo uno e due anni di trattamento. Gli effetti del trattamento sono stati aggiustati per i valori di base, sesso e istruzione. Nel corso dello studio la concentrazione plasmatica media dell’omocisteina era 4,36 pmole per litro (intervallo di confidenza 95%: 3,81-4,91 pmole per litro), inferiore nel gruppo di trattamento attivo rispetto a quello con placebo (p <0,001). In generale, nei punteggi dei test cognitivi non vi erano differenze significative tra la vitamina e il gruppo placebo. In conclusione, i risultati dello studio non avrebbero supportato l'ipotesi che l'abbassamento dell’omocisteina con le vitamine del gruppo B potesse migliorare le prestazioni cognitive.
Dal loro canto, A.H. Ford dell’University of Western Australia e collaboratori, per verificare il miglioramento della funzione cognitiva degli anziani con l’integrazione vitaminica B12, B6 e di acido folico, hanno reclutato in uno studio randomizzato in doppio cieco, controllato vs placebo nell'arco di due anni 299 uomini ipertesi di settantacinque anni di età (Neurology 2010, 75(17), 1540–1547). L'esito primario d’interesse era rappresentato dal cambiamento nell’ADAS-cog, (cognitive subscale of the Alzheimer's Disease Assessment Scale). Un obiettivo secondario era quello di determinare se la supplementazione vitaminica diminuisse oltre gli otto anni il rischio di deterioramento cognitivo e la demenza. I gruppi erano ben bilanciati per i parametri demografici e biochimici. A ventiquattro mesi non si registrava una differenza di variazione dal basale nell’ADAS-cog tra il placebo (0.8, DS 4.0) e le vitamine (0.7, DS 3.4). I punteggi corretti non mostravano nei gruppi di trattamento differenze nel tempo (placebo 0,2 inferiore, z = 0,71, p = 0,478). Oltre otto anni di follow-up, però, si rilevava una diminuzione non significativa del 28% del rischio di deterioramento cognitivo (odds ratio 0,72, intervallo di confidenza 95% 0,25-2,09) e della demenza (hazard ratio 0,72, intervallo di confidenza 95% 0,29-1,78).
In conclusione, la supplementazione giornaliera di vitamine B12 (400 mcg), B6 (25 mg) e di acido folico (2 mg) non avrebbe portato beneficio alla funzione cognitiva degli uomini più anziani né avrebbe ridotto il rischio di deterioramento cognitivo o demenza.
Successivamente A. David Smith dell’University of Oxford e collaboratori, sempre per determinare se la supplementazione con vitamine del gruppo B potessero rallentare il tasso di atrofia cerebrale nei soggetti con decadimento cognitivo lieve con l’abbassamento dei livelli di omocisteina totale plasmatica, hanno svolto uno studio controllato, randomizzato (VITACOG, ISRCTN 94.410.159). Hanno, così, arruolato in doppio cieco 271 persone di settanta anni o oltre con decadimento cognitivo lieve, mantenendole ad alte dosi di acido folico, vitamina B6 e B12. Un sottogruppo di 187 soggetti si è volontariamente sottoposto alla risonanza magnetica cranica all'inizio e alla fine dello studio. I partecipanti sono stati assegnati in modo casuale a due gruppi di uguali dimensioni, trattati per ventiquattro mesi: uno con acido folico (0,8 mg / die), vitamina B12 (0,5 mg / die) e B6 (20 mg / d), l'altro con placebo. La principale misura di esito è stata la variazione del tasso di atrofia del cervello, valutata con le scansioni seriali volumetriche MRI.
Un totale di 168 partecipanti, ottantacinque nel gruppo di trattamenti attivi e ottantatré nel placebo, hanno completato la sezione RM del processo. Il tasso medio annuale di atrofia cerebrale era 0,76% [95% IC, 0,63-0,90] nel gruppo di trattamento attivo e 1,08% [0,94-1,22] nel gruppo placebo (P = 0,001). La risposta al trattamento era correlata ai livelli di omocisteina di base e il tasso di atrofia nei partecipanti con omocisteina> 13 micromol / L era del 53% inferiore nel gruppo di trattamento attivo (P = 0,001). Una maggiore frequenza di atrofia è risultata associata con un più basso punteggio finale dei test cognitivi. Non c'era alcuna differenza di gravi eventi avversi tra le categorie di trattamento. In conclusione, secondo gli Autori, il ritmo accelerato di atrofia cerebrale nei pazienti anziani con decadimento cognitivo lieve può essere rallentato da un trattamento che abbassi i livelli di omocisteina con le vitamine del gruppo B (PLoS ONE 2010 5(9): e12244.).
Moore E dell’University of Melbourne e collaboratori hanno, peraltro, indagato iI potenziale impatto di comorbidità e farmaci associati ai disordini della vitamina B12 (Int Psychogeriatr. 2012 Jan 6:1-16), fornendo una particolare revisione sull'associazione tra i suoi bassi livelli, le malattie neurodegenerative e il deterioramento cognitivo. Hanno, così, esaminato la documentazione relativa ai possibili effetti della vitamina come terapia cognitiva e della demenza. I ricercatori, quindi, hanno individuato nella letteratura quarantatré studi, di cui diciassette riportavano l'efficacia della vitamina. I livelli di vitamina B12 nel low-range subclinico normale (<250 ρmol / L) erano associati a malattia di Alzheimer, demenza vascolare e morbo di Parkinson. Il vegetarismo e la metformina, contribuendo a determinare livelli di vitamina bassi, potevano autonomamente aumentare il rischio del deterioramento cognitivo. La carenza di vitamina (<150 ρmol / L) si associava, quindi, a una compromissione cognitiva e gli integratori somministrati per via orale o parenterale ad alte dosi (1 mg il giorno) erano efficaci nel correggere il deficit biochimico. Pur tuttavia, un migliore stato cognitivo si registrava solo nei pazienti con pre-esistente carenza definita dai livelli sierici <150 o con concentrazioni sieriche di omocisteina > . 19,9 mmol / L. In conclusione, i bassi livelli sierici di vitamina B12 si associavano a malattie neurodegenerative e al deterioramento cognitivo e, se pur scarse possano essere le eventualità di reversibilità, converrebbe istaurare la terapia vitaminica, considerato il basso impatto economico e la sicurezza del trattamento.
Per loro canto, Janine G Walker dell’Australian National University, Canberra, Australia e collaboratori, considerando ancora non chiara l’efficacia della supplementazione di acido folico (FA) e di vitamina B12 nel ridurre i sintomi depressivi, con l'obiettivo di determinare un possibile ritardo del declino cognitivo in una coorte di residenti in comunità di adulti più anziani con elevati livelli di stress psicologico (Kessler Distress 10–Scale; scores >15), hanno condotto uno studio controllato randomizzato (RCT) in 900 adulti di età dai sessanta ai settantaquattro anni (Am J Clin Nutr January 2012 vol. 95 no. 1 194-203). Verificavano, così, che la supplementazione di acido folico, 400 mg + 100 mg di vitamina B12, in due anni migliorava il punteggio del TICS-M totale (Telephone Interview for Cognitive Status–Modified) (P = 0,032; effect size d = 0,17), del TICS-M immediate (P = 0,046; d = 0,15) e del TICS-M delayed recall (P = 0,013; effect size d = 0.18), rispetto al placebo. Nessun cambiamento significativo era evidente nell’orientamento, nell’attenzione, nella memoria semantica, nella velocità di elaborazione o nelle relazioni informative. In conclusione, la supplementazione orale giornaliera di 400 mg di acido folico + 100 mg di vitamina B12 a lungo termine, promuoverebbe secondo tale studio, il miglioramento delle funzioni cognitive dopo ventiquattro mesi, in particolare per quanto riguarda le prestazioni della memoria immediata e ritardata.
Da notare, comunque, che con la supplementazione del complesso B la maggior parte degli studi sopra citati non ha evidenziato eventi avversi significativi.
Pur tuttavia Paul S. Aisen dell’University of California, San Diego e collaboratori, nel determinare l'efficacia e la sicurezza della supplementazione di vitamina B nel trattamento della MA (Malattia di Alzheimer), hanno riscontrato nel gruppo trattato una quantità maggiore di eventi avversi di ordine depressivo (JAMA. 2008;300(15):1774-1783). Gli autori, difatti, hanno svolto uno studio clinico in doppio cieco, controllato, multicentrico, randomizzato di alte dosi di acido folico, vitamina B6 e B12 in 409 malati di MA, da lieve a moderata, con punteggio Mini-Mental State Examination tra quattordici e ventisei. I partecipanti sono stati assegnati in modo casuale a due gruppi di dimensioni diverse, trattati per diciotto mesi: il 60% con alte dosi di supplementi [5 mg / die di acido folico, 25 mg / die di vitamina B6, 1 mg / die di vitamina B12] e il 40% con placebo. Il regime d’integrazione vitaminica si dimostrava efficace nel ridurre i livelli di omocisteina in una media [DS] di -2,42 [3,35] vs il gruppo placebo -0,86 [2,59], P <.001, ma determinava una maggiore frequenza di depressione. Peraltro, il trattamento attivo non aveva alcun effetto benefico sulla misura primaria cognitiva. Il tasso di variazione del punteggio ADAS-cog durante i diciotto mesi era 0.372 punti il mese per il gruppo placebo vs lo 0,401 per il gruppo di trattamento attivo (P = 0,52, intervallo di confidenza al 95% della differenza di tasso, -0,06 a 0,12 in base al modello di stima delle equazioni dell'intention-to-treat generalizzata).
In definitiva, si può commentare che un adeguato apporto di vitamine del gruppo B per la loro essenziale partecipazione nei processi metabolici è essenziale per il mantenimento della salute, tuttavia, non vi è evidente beneficio delle loro alte dosi di supplementazione nel prevenire il declino cognitivo.
Vitamina “E” e decadimento cognitivo lieve
La vitamina “E” è un composto alimentare con proprietà antiossidanti, coinvolto nella protezione dai radicali liberi. Gli studi di laboratorio e sugli animali hanno da qualche tempo ipotizzato un suo possibile ruolo per la prevenzione e la gestione del deterioramento cognitivo.
A tale proposito, Lydia Sakakeeny della Tufts University e collaboratori, sulla base delle basse concentrazioni plasmatiche di piridossal-5-fosfato (PLP) riscontrate nelle malattie infiammatorie, come le cardiovascolari, l’artrite reumatoide, la malattia infiammatoria intestinale e il diabete, ne hanno voluto esaminare l'associazione con i marker dell’infiammazione in una coorte di 2.229 soggetti nel 55% donne di età media di 61 ± 9 anni (J. Nutr. 2012 142: 7 1314-1320). Gli Autori hanno, così, costruito un punteggio complessivo d’infiammazione (IS) come somma dei valori standardizzati di tredici marker infiammatori singoli. L'analisi di regressione multivariata aggiustata è stata utilizzata per valutare le associazioni tra l’IS e il PLP plasmatico. Le concentrazioni plasmatiche medie geometriche del PLP si dimostravano più basse nel più alto terzile di categoria, rispetto al più basso (61 vs 80 nmol / L, P-trend <0.0001). Allo stesso modo, la prevalenza d’insufficienza del PLP era significativamente maggiore per i partecipanti nel più alto, rispetto al più basso terzile delle categorie di IS. Queste relazioni persistevano anche dopo la contabilizzazione dell’assunzione della vitamina B6. Inoltre, si rilevavano significative relazioni inverse tra il PLP plasmatico e le quattro categorie IS, basate sulla correlazione funzionale dei marcatori, ivi incluse le proteine della fase acuta, le citochine, le molecole di adesione e lo stress ossidativo. Inoltre, le analisi secondarie rivelavano, dopo aggiustamento per la concentrazione della proteina C-reattiva plasmatica, che molti dei singoli marcatori dell’infiammazione erano inversamente associati al PLP plasmatico. Secondo gli Autori, pertanto, questo studio, in combinazione con i risultati precedenti, supporterebbe l’ipotesi che l'infiammazione possa essere associata con una carenza funzionale della vitamina B6 in conformità a due possibili ruoli del PLP nel processo infiammatorio: il metabolismo del triptofano e l'attività serina idrossimetiltrasferasi.
Più incisamente sul decadimento cognitivo Petersen RC della Mayo Clinic e collaboratori in un precedente studio in doppio cieco avevano valutato soggetti con il sottotipo amnesico del DCL, assegnandoli in modo casuale per tre anni a 2000 UI di vitamina E e 10 mg di donepezil il giorno, oppure a placebo (N Engl J Med. 2005 Jun 9;352(23):2379-88). L'outcome primario era la malattia di Alzheimer clinicamente possibile o probabile, mentre gli end point secondari erano la cognizione e la funzione. In un totale di 769 soggetti arruolati, 212 sviluppavano la possibile o probabile malattia di Alzheimer. Il tasso globale di progressione dal decadimento cognitivo lieve verso la malattia di Alzheimer era del 16% l'anno. Durante i tre anni di trattamento, rispetto al gruppo placebo, non vi erano differenze significative nella probabilità di progressione verso la malattia di Alzheimer, sia nel gruppo con vitamina (hazard ratio, 1.02; intervallo di confidenza 95 per cento, 0,74 a 1,41, P = 0.91) sia in quello con donepezil (hazard ratio, 0,80; intervallo di confidenza 95 per cento, 0,57-1,13, p = 0.42). Le analisi prespecificate degli effetti del trattamento a intervalli di sei mesi dimostravano, con il supporto delle misure di esito secondarie, che, rispetto al gruppo placebo, il gruppo donepezil nei primi dodici mesi dello studio aveva una minore probabilità di progressione a malattia di Alzheimer (P = 0,04). Tra i portatori di uno o più alleli dell’apolipoproteina E epsilon4, il beneficio del donepezil risultava evidente durante i tre anni di follow-up. Non vi erano, peraltro, differenze significative nel tasso di progressione verso la malattia di Alzheimer tra la vitamina E e il placebo in qualsiasi punto, sia tra tutti i pazienti sia tra quelli con ApoE-ε4. In conclusione, la vitamina E non mostrava alcun beneficio nei pazienti con decadimento cognitivo lieve. Peraltro, anche se la terapia con donepezil si associava a un tasso più basso di progressione alla malattia di Alzheimer nei primi dodici mesi di trattamento, lo stesso dopo i tre anni non era differente da quello del gruppo placebo.
Ruolo della vit. “D” sulla funzione cognitiva
La vitamina “D”, da considerare ormone neuro steroideo, ha effetti specifici sul sistema nervoso centrale, come il regolamento della neurotrasmissione, della neuro protezione e della neuroimmunomodulazione. Fino a poco tempo fa si pensava che solo alcuni organi periferici potessero sintetizzare la forma attiva della vitamina ma oggi sappiamo che il cervello umano e quello dei roditori esprimono la proteina necessaria per la conversione della vitamina “D” alla forma attiva finale e anche che, in un modo simile in entrambe le specie, la forma alimentare si lega ai siti specifici sulle cellule cerebrali.

Tale prova suggerisce un ruolo molto importante della vitamina nel normale sviluppo del cervello. Difatti, essa attiva i recettori dei neuroni nelle regioni coinvolte nella regolazione del comportamento, stimola il rilascio della neurotrofina e protegge il cervello, tamponando gli antiossidanti ed esprimendo, quindi, una forma di difesa anti-infiammatoria contro il danno vascolare e migliorando la funzione metabolica e cardiovascolare.

D’altro canto, la maggior parte delle prove suggerisce sino a oggi che la carenza vitaminica produce maggior rischio per l'ictus, per la demenza e i disturbi dell'umore, per l’autismo, per la sclerosi laterale amiotrofica.
In Europa e negli Stati Uniti la carenza di vitamina “D” negli anziani in comunità, con il rischio aumentato di fratture, malattie croniche varie e mortalità, corrisponde a circa il 50%. Anche il declino cognitivo e la demenza diventano sempre più comuni con l’invecchiamento. Sulla base di tali premesse, pertanto, da qualche tempo si susseguono studi per migliorare le conoscenze nei meriti e ricercare le possibili associazioni con i fattori che possano aiutare a prevenire la neurodegenerazione e ad agire sull’'espressione neurotrofica, sulla neurogenesi, sull’omeostasi del calcio, sulla disintossicazione e sulla clearance dell’amiloide. In tal modo, da una parte studi sperimentali in vitro e sugli animali hanno suggerito un ruolo neuroprotettivo della vitamina “D”, dall’altra, invece, diverse ricerche cliniche, ma di piccole dimensioni, non hanno fornito ancora prove chiare tra i bassi livelli sierici di 25 [OH] D e la disfunzione cognitiva. Dal loro canto, Cédric Annweiler del Department of Internal Medicine and Geriatrics, Angers University Hospital UPRES France e collaboratori, sempre sulla base dei risultati alterni degli studi precedenti sull'associazione tra i bassi livelli sierici della 25 (OH) D e il declino cognitivo, hanno voluto esaminare questo dato su 752 donne di età ≥ 75 anni, arruolate dalla coorte EPIDOS (Epidémiologie de l'Ostéoporose). In questo grande studio prospettico, osservazionale, multicentrico, di coorte, disegnato per valutare i fattori di rischio della frattura dell'anca tra più di 7500 donne sane, residenti in comunità di anziani, Annweiler era stata colpita dall'impatto potenziale della vitamina “D” sulla funzione cognitiva durante lo studio dei fattori del rischio delle cadute nelle donne anziane. Peraltro, la carenza della vitamina negli esseri umani, tipicamente associata ai disturbi scheletrici, lo è anche a quelli neuromuscolari. Nel campo della ricerca degli animali tale condizione è risultata correlata anche ai gravi disturbi del coordinamento. La vitamina “D”, da considerare, pertanto, ormone neuro steroideo con effetti specifici sul sistema nervoso centrale, compreso il regolamento della neurotrasmissione, della neuro protezione e della neuroimmunomodulazione, era stata già oggetto di una revisione sistematica della letteratura da parte degli autori con risultati non conclusivi (Eur J Neurol 2009;. 16:1083-1089), probabilmente per la mancanza di controllo dei potenziali confondenti. I ricercatori hanno, così, più recentemente individuato due gruppi di soggetti in base ai livelli sierici di 25 (OH) D: uno con valori minori di dieci ng / mL e il secondo con valori ≥ 10 ng / mL (Neurology January 5, 2010 74:27-32;). La compromissione cognitiva è stata definita dalla valutazione < 8 della SPMSQ (Pfeiffer Short Portable Mental State Questionnaire). L’età, l’indice di massa corporea, il numero di malattie croniche, l’ipertensione, la depressione, l’uso di farmaci psicoattivi, il livello d’istruzione, l’attività fisica regolare, il PTH intatto e il calcio nel siero sono stati considerati come potenziali fattori di confondimento. Le 129 donne con deficit di vitamina dimostravano un più basso punteggio medio SPMSQ (p <0,001), rispetto alle 623 con valori ≥ 10 ng / mL. Peraltro, molto spesso il punteggio SPMSQ era <8 (p = 0,006). Non vi era anche alcuna significativa associazione lineare tra i livelli sierici di 25 (OH) D e il punteggio SPMSQ (intervallo di confidenza β = -0,003, 95% -0,012 a 0,006, p = 0,512). Tuttavia, la concentrazione deficitaria sierica della 25 (OH) D era associata a un’alterazione cognitiva (odds ratio grezzo [OR] = 2.08, con p = 0.007; OR aggiustato = 1,99 con p = 0.017 per il modello completo; e OR aggiustato = 2,03 con p = 0,012 per graduale modello retroattivo).
Sempre C. Annweiler dell’University of Angers, France e collaboratori, considerando la dimostrata associazione tra bassa 25OHD e la demenza, ma non con il decadimento cognitivo lieve, hanno studiato novantacinque caucasici non dementi con disturbi della memoria, di età media di 71,1 ± 6,4 anni, nel 54,7% donne, inclusi nello studio GAIT (Gait and Alzheimer Interaction Tracking). Hanno, così, suddiviso in base ai criteri del Winblad consensus i partecipanti in due gruppi e cioè in soggetti con DCL (declino cognitivo lieve) o soggetti CHI (cognitivamente sani). La 25OHD è stata suddivisa in quartili, con il quarto corrispondente alla più alta concentrazione. Le associazioni cross-sezionali tra 25OHD e DCL sono state modellate utilizzando regressioni logistiche. L’età, il sesso, l’indice di massa corporea, il numero di comorbidità, il livello d’istruzione, il punteggio Mini-Mental State Examination, quello della Frontal Assessment Battery, quello della Geriatric Depression Scale, la clearance della creatinina e la stagione sono stati considerati come potenziali fattori confondenti. Rispetto al gruppo CHI, quello DCL, in numero di quarantatré soggetti con età media di 71,4 ± 5,6 anni, nel 34,9% donne, aveva concentrazioni sieriche significativamente più basse di 25OHD (P = 0,006) rispetto al quartile più alto e apparteneva più spesso ai quartili più bassi, (P = 0,03). L’alta 25OHD sierica era, invece, associata a un minor rischio di DCL [odds ratio (OR) = 0,96, P = 0,002]. Di conseguenza, i più bassi quartili di 25OHD erano associati positivamente con il DCL, ponendo il più alto quartile come riferimento (OR aggiustato = 25,46, P = 0,002 per il primo quartile; OR aggiustato = 6.89, P = 0.03 per il secondo quartile, e OR aggiustato = 10,29, P = 0.02 per il terzo quartile). In conclusione, le basse concentrazioni di 25OHD erano associate con lo status di DCL negli anziani non affetti da demenza con riferito disturbo di memoria soggettiva (Eur J Neurol. 2012 Feb 16. doi: 10.1111).In ordine a tali presupposti, David J. Llewellyn e collaboratori hanno analizzato le interviste, le valutazioni cognitive, gli esami clinici e di laboratorio di 858 anziani di sessantacinque anni o più dello studio “InCHIANTI”, condotto in Italia tra il 1998 e il 2006 con follow-up di valutazioni ogni tre anni, per esaminare l'associazione tra vitamina “D” e il declino cognitivo o la demenza (Arch Intern Med. 2010;170(13):1135-1141) .

I partecipanti allo studio sono stati divisi in quattro gruppi sulla base della 25 (OH) D in:
Gruppo 1 - gravemente carente <25nmol / l,
Gruppo 2 - carente, con 50nmol / l,
Gruppo 3 - insufficiente, con 75nmol / l,
Gruppo 4 - sufficiente, con > 75nmol / l.
A 3,6 anni il declino cognitivo è stato determinato con il MMSE (Mini-Mental State Examination), test standard di valutazione mentale per la funzione cognitiva. Il suo grado sostanziale è stato definito da tre o più punti con il Trail-Making Test A, che misura l'attenzione, il Trail-Making Test B, che misura l'esecuzione, e dalla condizione peggiore del 10% della sua distribuzione o dalla sospensione del test. Alla scala MMSE il rischio relativo multivariato (intervallo di confidenza 95%) del sostanziale declino cognitivo dei partecipanti con grave carenza sierica della 25 (OH) D, rispetto a quelli con livelli sufficienti, era 1,60 (95% IC, 1,19-2,00). L’analisi multivariata, regolata sui modelli degli effetti casuali, dimostrava che i punteggi dei partecipanti con grave carenza diminuivano allo MMSE di un ulteriore 0,3 punti in più ogni anno, rispetto a quelli con i livelli sufficienti. Con il Trail-Making Test B il rischio relativo per il declino sostanziale era 1.31 (IC 95%, 1,03-1,51) in coloro gravemente carenti, rispetto a quelli con i livelli sufficienti, mentre non si dimostrava alcuna associazione significativa per il Trail-Making Test A. Nel complesso, coloro del gruppo 1 gravemente carenti avevano circa il 60% di maggiore probabilità di quelli del gruppo sufficiente di provare sostanziale declino cognitivo sul punteggio MMSE (p per trend lineare <0,001) e il 31% in più di probabilità di avere sostanziale declino del punteggio Trail B (p per trend lineare = 0.04). Non c'erano associazioni significative tra la 25 (OH) D e le prestazioni del Trail A. Lo stesso modello di associazioni si osservava nel campione limitato ai partecipanti che non presentavano la demenza all'inizio dello studio. In conclusione, tali risultati, che dimostrerebbero la carenza vitaminica (meno di 50 nmol / L) in più della metà degli anziani con demenza e che le persone gravemente carenti con meno di 25 nmol / L avrebbero il 60% in più di probabilità di subire il declino cognitivo in sei anni di follow-up, suggerirebbero, invero, importanti nuove prospettive di trattamento e prevenzione nella popolazione anziana.
Vitamina D materna e sviluppo del linguaggio del nascituro
Nel corso degli ultimi dieci anni, in cui si sono dimostrati livelli di vitamina “D” notevolmente ridotti nella popolazione generale, l’insufficienza durante la gravidanza di questo complesso elemento ha rivelato esiti negativi per la salute della prole, compreso il ritardo della crescita intrauterina, la ridotta formazione e sviluppo dell’'osso-minerale e le crisi di asma ricorrente. Tuttavia, pur nella convinzione che gli adeguati livelli di vitamina “D” sono molto importanti per lo sviluppo fetale, fino ad oggi non è ancora chiaro se la sua insufficienza nella gravida possa influenzare lo sviluppo neurocognitivo della prole.
Whitehouse AJ dell’University of Western Australia, Subiaco e collaboratori per valutare l'associazione tra 25 (OH) D materna durante lo sviluppo neuro fetale con i risultati comportamentali, emotivi e di linguaggio nella prole hanno studiato 743 donne caucasiche in Perth (32 ° S) a diciotto settimane di gravidanza e raggruppate per quartili di vitamina (Pediatrics. 2012 Mar;129(3):485-93). Il comportamento della prole è stato misurato con la Child Behavior Checklist a 2, 5, 8, 10, 14 e 17 anni di età (n range = 412-652), mentre il linguaggio recettivo con il Peabody Picture Vocabulary Test-Revised all’età di 5 (n = 534) e 10 (n = 474) anni.

L’analisi χ(2) non rivelava a qualsiasi età significative associazioni tra i quartili di 25 (OH)- D materna e problemi comportamentali / emotivi della prole. Al contrario, a cinque e dieci anni di età si evidenziavano significative tendenze lineari tra i quartili di vitamina “D” materni e il disturbo del linguaggio. L’analisi di regressione multivariata, includente una serie di variabili confondenti, dimostrava nelle gravide con insufficienza di vitamina D (≤ 46 nmol / L) un rischio di un bambino con difficoltà di linguaggio clinicamente significative quasi del doppio, rispetto a quelle con livelli di vitamina D > 70 nmol / L.
Rendimento scolastico e vitamina “D”
Nell’uomo la funzione cognitiva e la cultura scolastica durante l'infanzia influenzano generalmente le condizioni di salute della fase adulta. A tale proposito c’è da considerare che negli adulti di mezza età e negli anziani diversi studi hanno permesso di dimostrare la positiva associazione tra i livelli sierici della 25 (OH) D con la funzione cognitiva da una parte e dall’altra di riscontrare un maggiore declino cognitivo negli anziani con elevati livelli sierici di calcio. Nell’infanzia e nella’adolescenza, invece, bisogna rilevare una relativa scarsità di evidenze in tal senso.
Per loro parte Anna-Maija Tolppanen dell’University of Bristol - United Kingdom e collaboratori, considerando che le più alte concentrazioni sieriche di 25-idrossivitamina “D” erano state associate principalmente in studi trasversali a una migliore funzione cognitiva negli adulti senza chiarire le possibili differenze tra D3 e D2, hanno svolto uno studio di coorte prospettico su 3171 bambini, tratti dallo studio ALSPAC (Avon Longitudinal Study of Parents and Children). Hanno, così, misurato i livelli sierici di 25-idrossivitamina D2 e 25-idrossivitamina D3 all’età media di 9,8 anni e valutato il rendimento scolastico all'età di 13-14 anni e tra i 15 e i 16 in inglese, matematica e scienze, desunto dal GCSE (General Certificates of Education exams). Peraltro, poiché la vitamina “D” insieme con l'ormone paratiroideo (PTH) è deputata alla conservazione dell'omeostasi del calcio e del fosfato, i ricercatori hanno anche valutato questi due fattori in rapporto al rendimento scolastico e se l'associazione della 25 (OH) D3 o 25 (OH) D2 fossero indipendente dal PTH, dal calcio o dal fosfato. Hanno. così, rilevato che dai tredici ai quattordici anni le concentrazioni sieriche della 25-idrossivitamina D3 non si associavano ad alcun tipo di rendimento scolastico, mentre quelle più alte della 25-idrossivitamina D2 correlavano con una peggiore performance in lingua inglese (DS di cambiamento al netto del raddoppio in 25-idrossivitamina D2, -0,05; intervallo di confidenza al 95%= -0,08 a -0,01). All'età di 15-16 anni i più alti livelli di 25-idrossivitamina D2 si associavano anche ai peggiori risultati scolastici e l'odds ratio, aggiustato per ottenere cinque o più gradi da "A" a "C" del GCSE, era 0,91 (95% IC, 0.82 - 1.00). Dietro la scorta di questi risultati, i ricercatori hanno ipotizzato che l'associazione positiva della 25 (OH) D con la funzione cognitiva, osservata negli adulti, sarebbe la condizione che emergerebbe solo più tardi nella vita o che i risultati dei precedenti studi trasversali sugli adulti potrebbero essere dovuti a causalità. Le evidenze, comunque, non supporterebbero la raccomandazione di esposizione controllata alla luce del sole o l’uso d’integratori di vitamina “D” al fine di aumentare il rendimento scolastico (J Epidemiol Community Health doi:10.1136/jech-2011-200114).
Vitamina “D” e autismo
L’ASD (Autism spectrum disorder) costituisce un’alterazione complessa dello sviluppo neurologico cui partecipano molteplici fattori di rischio, genetici e ambientali. In realtà l'autismo, descritto solo nel 1940, presenta ancora oggi molti aspetti oscuri e pochi ricercatori, scienziati e operatori sanitari lo conoscono bene.
I suoi segni e sintomi principali coinvolgono il linguaggio e il comportamento. La comunicazione, sia verbale del parlato sia quella inespressa gestionale, le interazioni sociali, come la condivisione di emozioni, la comprensione del pensiero o dei sentimenti altrui, chiamata anche empatia, sono alterate. Così pure la conversazione nella quantità di tempo trascorsa nell’interagire con gli altri è inconsueta. Sono comuni anche comportamenti ripetitivi, stereotipati, come il ripetere parole o azioni, a volte in maniera ossessiva, oppure programmi, giochi, talvolta inopportuni. La malattia si può definire un disturbo neurobiologico complesso della crescita che dura per tutta la vita, a volte definito come una disabilità dello sviluppo, a esordio di solito prima dei tre anni, che provoca ritardi o problemi in molteplici diverse competenze, che derivano dall'infanzia sino all'età adulta. L'interazione tra fattori genetici e ambientali è diventata negli ultimi anni oggetto d’intensa ricerca scientifica e la carenza di vitamina “D”, in quest’ambito, è stata proposta recentemente come un possibile fattore di rischio.
I malati di ASD, possono avere sintomi lievi o più gravi, potendo essere compresi nel disturbo autistico, chiamato anche autismo "classico" o nella sindrome di Asperger, oppure nel disturbo Generalizzato dello Sviluppo Non Altrimenti Specificato o autismo atipico. Per descrivere in alcuni casi l'autismo si utilizza un termine più ampio il PDD (pervasive developmental disorders), che comprende le forme ASD precedenti, il Disturbo Disintegrativo della Fanciullezza e la sindrome di Rett. Secondo i sintomi specifici, un malato di autismo può cadere nell’ASD o nella categoria del PDD, ma a volte, poiché l'autismo è presente in entrambe le tipologie, i termini di "ASD" e di "PDD" vengono utilizzati per indicare la stessa condizione.
La prevalenza dei disturbi dello spettro autistico è drammaticamente aumentata sino all’attuale circa 1% degli ultimi decenni. È molto probabile che tale aumento sia il risultato dei cambiamenti dei criteri diagnostici che hanno ampliato la gamma dello spettro del disordine e una maggiore consapevolezza complessiva della collettività e dei professionisti. Si stimano nel corso del 2011 6.594.000 casi nei sette principali Paesi economicamente più avanzati (Stati Uniti, Giappone, Francia, Germania, Italia, Spagna e Regno Unito). Il maggior numero è rilevato negli Stati Uniti (2.613.000), con di seguito il Giappone (1.411.000). Tra il 2011 e il 2021, il Datamonitor prevede che questo numero aumenti del 3,4%.
Il 29 marzo 2012 il Centers for Disease Control and Prevention degli Stati Uniti ha segnalato che uno su ottantotto bambini americani con incapacità di interagire e comunicare socialmente era affetto da autism spectrum disorder. Essendo stata, invece, in precedenza stimata la prevalenza intorno a uno su 110 bambini, si deve convenire che l'autismo è del 23% più comune di quanto si pensasse due anni fa e del 78% più comune di quanto previsto cinque anni fa. Negli Stati Uniti i dati del 2007 della National Survey of Health indicavano una prevalenza complessiva stimata di undici per 1.000 soggetti di età dai tre ai diciassette anni e quelli del National Health Interview Survey hanno dimostrato un aumento di quasi quattro volte nei periodi di sorveglianza tra il 1997-1999 e il 2006-2008. Uno studio britannico, che ha impiegato sia un questionario sia metodi di screening diretti dell’ASD, ha stimato nel corso degli anni scolastici 2003 e 2004 una prevalenza quasi dell'1% dei bambini d'età compresa tra i cinque e i nove anni. Un recente studio con valutazione diretta di screening del 2006 in Corea del Sud sulla popolazione ha fornito una stima complessiva della prevalenza dell’ASD del 26,4 per 1.000 bambini di età dai sette ai dodici anni. Da tali dati si desume che l’ASD s’impone come una preoccupazione importante di sanità pubblica. I risultati, difatti, confermano che le stime di prevalenza seguitano ad aumentare nella maggior parte delle comunità, rendendo necessaria una persistente sorveglianza della salute pubblica per quantificare e capire questi cambiamenti nel tempo. Sono, peraltro, necessari ulteriori lavori per valutare i molteplici fattori che influenzano questo trend di prevalenza nel corso del tempo e gli studiosi devono impegnarsi a esplorarli in vari modi, focalizzando la loro attenzione e i loro sforzi sulla comprensione dei fattori di rischio, delle disparità nell’individuazione di alcuni sottogruppi e nella valutazione dei cambiamenti temporali della prevalenza. Degno di nota è il rilievo nella letteratura scientifica del numero di studi che dimostrano il collegamento tra la vitamina “D”, le convulsioni e l'autismo. Difatti, sino al 30% dei bambini con autismo dimostrano anche di essere affetti da crisi epilettiche. Interessante è anche uno studio recente negli Stati Uniti che ha dimostrato correlazione positiva tra allattamento al seno esclusivo e incidenza dell'autismo, a meno che la madre non integrasse la dieta avendo anche un livello di vitamina D> 40 ng / ml con 5.000 UI / die. Tale dato va considerato insieme al fatto che il latte materno contiene poca vitamina “D”.
Contattando la NICHD Study of Early Child Care and Youth Development si possono ottenere altre informazioni sulla rete CPEA (Collaborative Programs of Excellence in Autism) riguardo agli studi genetici o ad altri campi di ricerca sull'autismo: http://www.nichd.nih.gov/autism
Telefono: 18003702943 (TTY: 18883206942) In relazione a quanto riportato, Kočovská E dell’University of Glasgow e collaboratori hanno compiuto una revisione sistematica sulla possibile connessione tra ASD e vitamina “D” (Res Dev Disabil. 2012 Apr 20;33(5):1541-1550). Hanno, così, rilevato che i dati sistematici ottenuti da diversi gruppi di ricerca fornirebbero qualche supporto per il possibile ruolo della carenza di vitamina “D” nella patogenesi dell’ASD. Hanno, così, individuato due aree principali di coinvolgimento del microelemento nel corpo umano che potrebbero potenzialmente avere un impatto diretto sullo sviluppo della malattia: (1) il cervello con la sua omeostasi, il sistema immunitario e lo sviluppo neurologico; (2) la regolazione genica. Quattro studi, difatti, esaminavano i livelli di vitamina “D” nei bambini autistici e nelle loro madri e tutti riscontravano suoi livelli bassi (<30 ng / ml). Gli Autori hanno esaminato circa una dozzina di pubblicazioni che riguardavano l’assunzione di vitamina nei bambini autistici, che nella maggior parte dei casi non soddisfacevano i requisiti di assunzione per la loro età.
In conclusione, la carenza di vitamina “D”, sia durante la gravidanza sia nella prima infanzia, potrebbe essere un innesco ambientale per l’ASD in individui geneticamente predisposti per la gamma del fenotipo dell’autismo.
Maggiore carenza della Vit. “D” nelle grandi città e negli abitanti delle zone rurali
In via collaterale Alan Peiris dell’East Tennessee State University in Johnson City e collaboratori hanno osservato che le persone delle grandi città tendono ad avere più problemi sanitari di quelle di altri contesti. Inoltre, diversi studi degli ultimi due decenni avrebbero rilevato differenze sanitarie di chi vive in ambienti rurali con maggiore frequenza di molti tipi di cancro, tra cui quello cervicale, della prostata e i melanomi e con incidenza di malattia polmonare ostruttiva cronica più elevata rispetto ai residenti in città, al contrario di quella delle malattie cardiache risultante simile (The Journal of Rural Health 4 APR 2012 | doi: 10.1111/j). Hanno, così, esaminato le cartelle cliniche di 9.396 veterani trattati dal 2003 al 2009 in sei diversi centri medici della Veterans Administration del sud-est degli Stati Uniti, includendo il tipo di residenza (metropoli, città o paese), i livelli sierici di vitamina “D”, definendo la soglia di carenza se inferiori ai 20 ng / mL, le prestazioni mediche fornite, il costo di tali servizi ed anche le variabili demografiche e geografiche. I tre gruppi di stato di residenza differivano in modo significativo nel livello di vitamina, essendo i più alti livelli presenti nei residenti urbani (29,5 ng / mL), seguiti da quelli delle zone rurali (28,0 ng / mL) e per ultimi da quelli dell’area metropolitana di grandi dimensioni (27,5 ng / mL). Rispetto ai residenti delle città, i metropolitani dimostravano una probabilità 49% maggiore di essere carenti di vitamina, mentre i rurali lo erano nel 20%. Tali risultati portavano gli autori alla conclusione che la carenza di vitamina “D” può essere un’ulteriore causa di disparità per la salute dei veterani rurali e del centro città e che in questi luoghi i pazienti dovrebbero essere controllati con regolarità perché a maggior rischio di deficit della vitamina.
Panoramica su Vit. “D” e salute pubblica
Dal suo canto Scragg R dell’University of Auckland - New Zealand ha compiuto una rassegna bibliografica di studi di coorte dal 2000 al 2010 sulle malattie comuni per le quali vi fossero prove concrete sul ruolo della vitamina “D” per individuare la sua possibile implicazione (Public Health Nutr. 2011 Sep;14(9):1515-32). L’Autore ha, quindi, ricercato trial randomizzati e controllati (RCT) con valori basali di 25 (OH) D e di sua supplementazione in relazione a fratture, cancro del colon-retto, malattie cardiovascolari e mortalità per qualsiasi causa. I soggetti erano uomini e donne, per lo più sopra i cinquanta anni di età. Nel confronto tra la categoria di vitamina “D” più bassa con la più alta o con quella di riferimento di normalità, l’OR complessivo da nove studi (IC 95%) era 1.34 (1.13, 1.59) per le fratture, 1 • 59 (1,30, 1,95) per il tumore del colon-retto da nove studi; 1,35 (1,17, 1,56) per malattie cardiovascolari da dodici studi e di 1,42 (1,23, 1,63) per mortalità per qualsiasi causa da dodici studi. In conclusione, gli studi di coorte mostravano che i livelli basali di 25 (OH) D predicevano il rischio aumentato di fratture, il cancro del colon-retto, le malattie cardiovascolari e la mortalità per qualsiasi causa. Purtroppo, queste associazioni erano deboli e possibilmente legate a variabili confondenti come l'obesità e l'attività fisica.
Vit. “D” e rischio di eventi clinici negli anziani
In via più particolare, de Boer IH dell’University of Washington, Seattle e collaboratori, osservando che le concentrazioni circolanti di 25 - (OH) D per definire la sua carenza nelle patologie scheletriche non tengono, peraltro, conto delle variazioni stagionali, potendo, quindi, non corrispondere ai livelli ottimali per altre malattie croniche, hanno voluto valutare in uno studio di coorte la relazione tra i livelli vitaminici con l'incidenza di eventi clinici di malattia implicati con il microelemento. Gli studiosi hanno, così, raccolto i dati del Cardiovascular Health Study, condotto in quattro comunità statunitensi dal 1992 al 2006, su 1.621 adulti bianchi anziani (Ann Intern Med, 2012; 156(9):627-34).
In un follow-up medio di più di undici anni l'outcome composito si verificava nel 63% dei casi, ossia in 1.018 anziani. In particolare si rilevavano 137 fratture d'anca, 186 infarti del miocardio, 335 incidenti di tumore e 360 decessi. L'associazione della bassa concentrazione di 25 - (OH) D con il rischio per l'outcome composito variava secondo la stagione (P = 0,057). Difatti, la concentrazione più bassa dello specifico punteggio Z stagionale di -0,54 rappresentava il miglior livello di discriminazione del rischio per il composito e si associava con un rischio del 24% più elevato nelle analisi aggiustate (95% IC, 9% al 42%). Le corrispondenti concentrazioni specifiche stagionali di 25 - (OH) D erano quarantatré, cinquanta, sessantuno e cinquantacinque nmol / L (17, 20, 24 e 22 ng / mL) in inverno, primavera, estate e autunno, rispettivamente. In conclusione, le concentrazioni di soglia della 25 - (OH) D associata ad aumentato rischio di malattia dovrebbero essere intorno ai 50 nmol / L (20 ng / mL). Peraltro, gli obiettivi stagionali per la salute dovrebbero essere nella valutazione del rischio più appropriati di quelli statici.
Dal loro canto Lars Rejnmark dell’Aarhus University Hospital, Denmark proprio considerando che quanto la vitamina “D” possa influenzare diversi esiti sanitari con un effetto anche sulla mortalità, utilizzando i dati raccolti da studi randomizzati controllati, hanno di recente effettuato una meta-analisi sui dati dei singoli pazienti (IPD) e sul loro livello di evidenza per valutare la mortalità tra i partecipanti randomizzati alla vitamina da sola o con il calcio (The Journal of Clinical Endocrinology & Metabolism May 17, 2012 jc.2011-3328). Attraverso una ricerca sistematica della letteratura, gli Autori hanno identificato ventiquattro studi randomizzati e controllati con trasmissione dei dati sulla mortalità in cui è stata somministrata la sostanza da sola o con il calcio. Su un totale di tredici studi, con più di 1000 partecipanti ciascuno, otto studi sono stati inclusi nell’analisi IPD. Utilizzando un modello di regressione di Cox stratificato, hanno, così, calcolato il rischio di morte durante tre anni di trattamento in un’intention-to-treat. Inoltre, hanno effettuato una meta-analisi basata sui dati provenienti da tutti gli studi. L'analisi IPD ha fornito dati su 70.528 partecipanti randomizzati di età media di 70 (range interquartile, 62-77) anni, di cui 86,8% femmine. La vitamina “D” con o senza calcio riduceva la mortalità del 7% [hazard ratio, 0.93; intervallo di confidenza 95% (IC), 0,88-0,99]. Tuttavia, la vitamina D da sola non influenzava la mortalità, ma il rischio di morte si riduceva se era somministrata con il calcio (hazard ratio, 0.91, 95% IC, 0,84-0,98). Il numero necessario da trattare per tre anni con calcio più vitamina D per prevenire una morte era 151. Poiché gli autori hanno effettuato l’aggiustamento dei dati per gli incidenti di frattura, la riduzione della mortalità non era il risultato di un minor numero di fratture, ma rappresentava l’effetto benefico di per sé della vitamina e calcio. La meta-analisi del livello di evidenza (24 trial con 88.097 partecipanti) mostrava risultati simili, cioè la mortalità era ridotta con la vitamina "D" più calcio (odds ratio, 0,94, 95% IC, 0,88-0,99), ma non con la sola vitamina (odds ratio, 0,98, 95% IC, 0,91-1,06). Tale dato aveva, di certo, un'influenza molto grande sui risultati perché i benefici del calcio e della vitamina “D” in questo processo erano molto maggiori rispetto a qualsiasi altro studio. In conclusione: la vitamina” “D con il calcio riduce la mortalità negli anziani, mentre i dati disponibili non supportano un effetto della vitamina da sola. Una precedente simile analisi aveva, peraltro, dimostrato che la vitamina D da sola non preveniva le fratture o le cadute.
Ergocalciferolo dei funghi o da supplementi e forme di vit. “D” del siero
È bene, comunque, ricordare che pochi alimenti contengono ergocalciferolo o colecalciferolo. È noto che funghi trattati con la luce UV aumentano il loro contenuto di ergocalciferolo potendo fornire, così, una buona fonte alimentare di vitamina “D”.
Charles B. Stephensen dell’University of California e collaboratori hanno valutato l'impatto del consumo di funghi champignon bianchi (Agaricus bisporus) trattati agli UV sullo stato della vitamina “D” in adulti sani (J. Nutr. 2012 142: 7 1246-1252). Trentotto volontari sono stati randomizzati a quattro trattamenti di consumo con un pasto standard per sei settimane: il “C” come gruppo di dieci soggetti di controllo ha ricevuto funghi non trattati con apporto di 0,85 mcg / die di ergocalciferolo. I gruppi “M1” di dieci soggetti e “M2” di nove hanno ricevuto funghi trattati agli UV con apporto di 8,8 e 17,1 mg / d rispettivamente. Il gruppo “S” di nove soggetti ha ricevuto funghi non trattati e un integratore purificato con apporto di un totale di 28,2 mg / d di ergocalciferolo. Al basale la media ± DS della 25 (OH) D sierica totale e della 25 (OH) D2 erano 83 ± 38 e 2.4 ± 2.0 nmol / L, rispettivamente. Alla 6^ settimana la 25 (OH) D2 era aumentata ed era superiore in tutti i gruppi di trattamento rispetto al C, mentre la 25 (OH) D3 era diminuita ed era inferiore nei gruppi M2 e S rispetto al C. Gli incrementi della 25 (OH) D2 nei gruppi C, M1, M2 e S erano 1,2 ± 5,2, 13,8 ± 7,3, 12,7 ± 3,7 e 32,8 ± 3,3 nmol / L, mentre le diminuzioni della 25 (OH) D3 erano -3,9 ± 16,3 , -10,4 ± 6,4, -20,6 ± 14,6 e -29,5 ± 15,9 nmol / L, rispettivamente. Peraltro, le concentrazioni non cambiavano nel gruppo C. In sintesi, l’ergocalciferolo era stato assorbito e metabolizzato a 25 (OH) D2 ma non aveva influenzato lo stato della vitamina “D” perché la 25 (OH) D3 era proporzionalmente diminuita.
Supplementi vitaminici e di minerali e mortalità
In calce a quanto riportato sul valore delle vitamine della dieta per la salute umana e in rapporto all’ampio utilizzo dei supplementi bisogna tener cono dello studio di Jaakko Mursu dell'University of Eastern Finland in Kuopio, Finland e collaboratori. Difatti, poco si sa degli effetti a lungo termine dell'uso degli integratori multivitaminici e di altri minerali meno comunemente utilizzati, come il ferro (Arch Intern Med. 2011; 171:1625-1633,1633-1634). Gli Autori hanno, quindi, cercato di valutare il legame tra l'uso degli integratori e il tasso di mortalità totale, utilizzando i dati dello Iowa Women's Health Study. Gli Autori hanno selezionato, così, un totale di 38.772 donne anziane tra i cinquantacinque e i sessantanove anni d’età, con una media di 61,6 anni all'inizio dello studio nel 1986, e hanno raccolto i dati concernenti l’uso integratore vitaminico auto-riportati nel 1986, 1997 e 2004. Nel contempo si sono verificati 15.594 decessi fino al 31 dicembre 2008, pari a circa il 40% dei partecipanti iniziali. L'uso complessivo dei multivitaminici si associava con un aumento del 2,4% del rischio assoluto di morte (hazard ratio, 1.06; intervallo di confidenza al 95%, 1,02-1,10). L’uso d’integratori alimentari auto riferito aumentava notevolmente tra il 1986 e il 2004. Inoltre, gli utenti della supplementazione avevano un livello d’istruzione superiore, erano più attivi fisicamente ed erano più propensi a usare la terapia estrogenica sostitutiva.
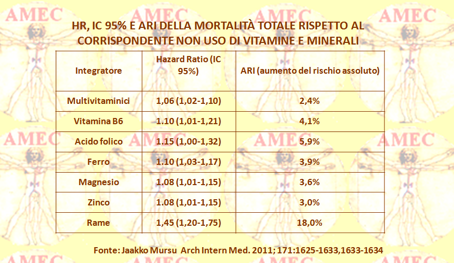
La vitamina B6, l’acido folico, il ferro, il magnesio e lo zinco si associavano con circa un 3% fino al 6% di rischio di morte maggiore, mentre il rame correlava con un aumento del rischio del 18,0% per la mortalità totale rispetto al corrispondente non uso. Al contrario, l'uso di calcio era inversamente correlato al rischio di morte (hazard ratio, 0.91; intervallo di confidenza al 95%, 0,88-0,94; riduzione assoluta del rischio 3,8%).
I ricercatori hanno valutavano, quindi, i risultati per il ferro e il calcio in più analisi dettagliate condotte durante periodi più brevi (dieci, sei e quattro anni di follow-up) e i risultati erano simili a quelli trovati per le analisi effettuate durante tutto il periodo. Gli Autori, pertanto, concludevano che, in accordo con la loro ipotesi, la maggior parte degli integratori studiati non si associavano con un tasso di riduzione della mortalità totale nelle donne più anziane. Al contrario, vi era il riscontro che gli integratori minerali, tra cui i multivitaminici, la vitamina B6 e acido folico, così come il ferro, il magnesio, lo zinco e il rame, correlavano con un rischio più elevato di mortalità totale.
Pertanto, anche se non si possa escludere del tutto i benefici degli integratori per il miglioramento della qualità della vita, di certo, questo studio solleva una preoccupazione circa la loro sicurezza a lungo termine. Da notare, comunque, che per gli integratori antiossidanti, inclusi la vitamina E, la A e il beta-carotene, incominciano a emergere ipotesi di danno alla salute. Pertanto,
si delinea nel campo professionale del medico la raccomandazione di non doverli consigliare in forma preventiva, soprattutto in una popolazione senza difetti nutrizionali. Peraltro, questi supplementi non devono sostituire o aggiungere nulla ai benefici del consumo di frutta e verdura.
Bjelakovic G dell’University Hospital, Rigshospitalet, Copenhagen e collaboratori già in precedenza avevano stimolato l’attenzione sull’uso dei supplementi antiossidanti nella prevenzione di diverse malattie. Gli Autori, difatti, per valutare il loro effetto sulla mortalità negli studi randomizzati di prevenzione primaria e secondaria avevano cercato nelle banche dati elettroniche e bibliografie pubblicate dall’ottobre 2005 tutti gli studi randomizzati che avevano coinvolto adulti nell’uso di beta carotene, vitamina A, C (acido ascorbico), E e selenio vs placebo singolarmente o combinati o vs nessun intervento (JAMA. 2007 Feb 28;297(8):842-57). L'effetto dei supplementi antiossidanti sulla mortalità per qualsiasi causa era analizzato con effetti casuali di meta-analisi e riportati come rischio relativo (RR) con intervalli di confidenza al 95% (IC). Era anche utilizzata la meta-regressione per valutare l'effetto delle covariate attraverso le prove. Gli Autori includevano, così, sessantotto studi randomizzati con 232.606 partecipanti relativi a 385 pubblicazioni. Quando tutti gli studi a basso rischio e alto bias di supplementi antiossidanti erano riuniti insieme, non vi era alcun effetto significativo sulla mortalità (RR, 1,02, 95% IC, 0,98-1,06). La meta-analisi di regressione multivariata mostrava che gli studi a basso rischio di bias (RR, 1,16, 95% IC, 1,04 [corretto] -1,29) e il selenio (RR 0,998, 95% IC, 0,997-0,9995) risultavano significativamente associati alla mortalità. In quarantasette a bassa polarizzazione di prove con 180.938 partecipanti i supplementi antiossidanti significativamente aumentavano la mortalità (RR, 1,05, 95% IC, 1,02-1,08). Negli studi clinici a basso rischio di bias, dopo esclusione degli studi sul selenio, beta-carotene (RR, 1,07, 95% IC, 1,02-1,11), vitamina A (RR, 1,16, 95% IC, 1,10-1,24) e vitamina E (RR, 1,04, 95% IC, 1,01-1,07), singolarmente o combinati, la mortalità aumentava significativamente. La vitamina C e il selenio non avevano alcun effetto significativo sulla mortalità. In conclusione il trattamento con beta-carotene, vitamina A ed E si dimostrava legato all’aumento della mortalità mentre per il ruolo potenziale in tal senso della vitamina C e del selenio non era significativo e induceva a prospettare ulteriori studi.












.png)





