Obesità e disturbi del sonno
Un numero crescente di studi ha evidenziato che gli adulti, ma anche i bambini in sovrappeso presentano disturbi del sonno. Tali condizioni determinano sonnolenza diurna che influenza negativamente la qualità della vita, la salute mentale, la produttività e la sicurezza (vedi anche notiziario aprile 2011).
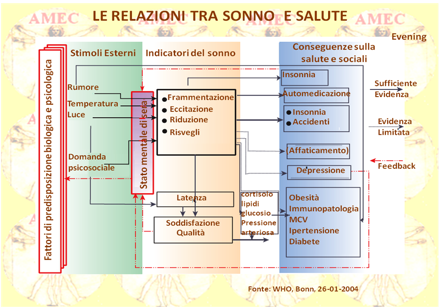
Pertanto, risulta sempre più pressante ed essenziale affrontare in modo globale tutte le potenziali cause. La diagnosi circostanziata dell’OSA (apnea ostruttiva del sonno) con i rimedi terapeutici appropriati è in grado oggi giorno di produrre miglioramenti decisivi e duraturi, prevenendo anche le multiple complicazioni consequenziali (vedi anche notiziario Settembre 2008, ottobre 2010). Pur tuttavia, studi clinici hanno dimostrato che l'obesità si associa indipendentemente anche senza l’apnea del sonno, con una maggiore prevalenza d’ipersonnolenza e che la chirurgia bariatrica nell’obesità grave può notevolmente migliorarla. Peraltro, è noto che una dieta ricca di grassi si associa all’ipersonnolenza. Intervengono, comunque, in queste condizioni diversi fattori, non solo il tipo di alimentazione, ma anche meccanismi ormonali, metabolici e infiammatori che contribuiscono potenzialmente all’ipersonnolenza nell'obesità.
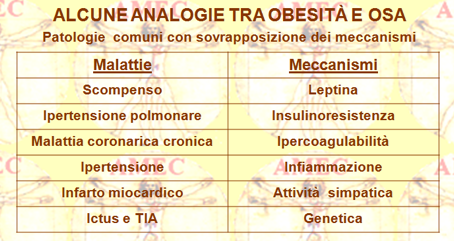
In certo qual modo, difatti, i ripetuti risvegli durante il sonno, che caratterizzano l’OSA, possono causare l’insulino-resistenza e la cattiva regolazione degli zuccheri nel sangue. Inoltre, i cambiamenti ormonali possono aumentare il deposito di grasso e l'aumento dell’appetito per gli alimenti ad alto contenuto calorico, con conseguente ulteriore aumento di peso. Così lo scarso sonno, come sperimentato da chi soffre di apnea del sonno, può contribuire all'aumento del peso o all'incapacità di perderlo. In definitiva, le persone obese o in sovrappeso sono a maggior rischio di apnea ostruttiva del sonno, dal momento che i depositi di grasso restringono le vie aeree, rendendo più facile l’ostruzione ripetitiva e il collasso della faringe durante il sonno. Esso si restaura, quindi, con i risvegli ricorrenti e l'attivazione del sistema nervoso simpatico.
Numerosi sono i fattori di rischio dell’OSA, tra cui il sovrappeso / obesità, l’età, il sesso, la razza / etnia e l’ereditarietà, tutti ben documentati nella sua patogenesi. Tuttavia, si è dimostrato che l'obesità rappresenta uno dei fattori principali. In effetti, numerosi studi trasversali hanno riscontrato una relazione tra l’indice di massa corporea (BMI) e il rischio di OSA secondo una prevalenza che varia dal 40 al 90% nel caso dell’obesità grave (indice di massa corporea> 40 kg/m2). Comunque, l’apnea del sonno significativa è stata riscontrata nel 40% degli obesi, mentre l’obesità in oltre il 70% dei pazienti con apnea del sonno. L'obesità, però, è l'unico grande fattore di rischio dell’OSA reversibile, per cui, riducendo il peso corporeo, si può ottenere una migliore condizione generale e metabolica. Potenzialmente gli altri fattori di rischio modificabili per l'OSA sono anche l’alcol, il fumo, la congestione nasale e la deplezione degli estrogeni in menopausa.
Peppard PE dell’University of Wisconsin School of Medicine e collaboratori hanno condotto uno studio longitudinale prospettico di coorte dal luglio 1989 al gennaio 2000 sull'associazione tra SDB (sleep-disordered breathing), in cui rientra anche l’OSA, e cambiamento del peso corporeo (JAMA 2000; 284:3015-21). Gli Autori hanno, così, arruolato 690 residenti, scelti a caso, di età media iniziale di quarantasei anni, nel 56% maschi, valutati due volte con quattro anni d’intervallo, secondo la variazione percentuale dell’indice apnea-ipopnea (AHI, eventi di apnea + eventi d’ipopnea per ora di sonno) e la probabilità di sviluppare SDB da moderata a grave (definita da un AHI> o = 15 eventi per ora di sonno), rispetto al cambiamento del peso. Un aumento di peso del 10% faceva prevedere un aumento approssimativo dell’AHI del 32% (intervallo di confidenza al 95% [IC], 20% -45%), rispetto al peso stabile. Invece, una perdita di peso del 10% portava a una riduzione del 26% (95% IC, 18% -34%) dell’AHI. Inoltre, un aumento di sei volte del peso previsto produceva aumento delle probabilità di sviluppare SDB, da moderata a grave, del 10% (95% IC, 2,2-17,0).
In conclusione gli Autori affermavano che i loro dati indicavano che i programmi clinici e sanitari rivolti al controllo del peso, anche se modesti, potevano essere efficaci nella gestione degli SDB per la loro riduzione.
Peraltro, la leptina, ormone coinvolto nella regolazione dell'appetito, ha la proprietà metabolica di bruciare le calorie. La leptina ha il compito, difatti, d’informare il cervello quando il corpo riceve cibo a sufficienza e dovrebbe iniziare a bruciare calorie.

Durante il sonno, i livelli di leptina nel corpo aumentano. Quando il livello di leptina è alto, s’innesca il senso di sufficienza energetica per cui non si richiede e non si cerca il cibo. Il livello di leptina, però, diminuisce quando non si dorme a sufficienza. Il cervello riceve, quindi, il segnale della scarsa energia a disposizione e si promuove la sensazione della fame. Il cervello, così, invia segnali di immagazzinare le calorie sotto forma di grasso per preparare l’organismo al prossimo bisogno di energia. Inoltre, interviene in tutto ciò anche la grelina, altro ormone coinvolto nella regolazione del peso. Al contrario della leptina, essa fornisce le informazioni al cervello sul bisogno di mangiare e di immagazzinare l'energia sotto forma di grasso. Il livello di grelina, infatti, diminuisce durante il sonno poiché l’organismo ha bisogno di minori energie. Tuttavia, nel caso di sonno insufficiente, il livello di grelina aumenta, causando segnali cerebrali di necessità di mangiare, ma, in realtà, riducendo la durata del sonno necessario.

D’altro canto, la crescente letteratura, che associa l'obesità con gli squilibri circadiani, rafforza anche il suo legame con la NES (night-eating syndrome).
Questa sindrome, infatti, può anche vedere in gioco nella sua determinazione geni circadiani, anche se non sempre può portare ad aumento di peso. Pur tuttavia, la perdita di peso con i trattamenti comportamentali e chirurgici ha dimostrato il successo sui sintomi.
L’OSA (obstructive sleep apnea), viene diagnosticata utilizzando lo PSG (polysomnogram gold standard). Essa è caratterizzata dal russamento, dalle ipopnee o dalle apnee per ostruzione parziale o completa delle vie aeree superiori. È spesso associata a desaturazioni intermittenti dell’ossiemoglobina, a disturbi del sonno e alla sua frammentazione. Ma i dati piuttosto emergenti associano l'OSA anche alle malattie cardiovascolari, come l’ipertensione sistemica, le alterazioni della struttura e della funzione ventricolare, la rigidità arteriosa, il diabete di tipo 2, la dislipidemia, la malattia coronarica, l’ictus, la sindrome metabolica, la disfunzione neurocognitiva ed endoteliale e gli infortuni della strada e sul lavoro. Così, nel contesto dell'obesità l’OSA contribuisce a ingrandire, indipendentemente o sinergicamente, l'onere cardiovascolare e metabolico (vedi anche notiziario novembre 2010, dicembre 2010). Tutto ciò è di fondamentale importanza, poiché il suo riconoscimento precoce e il suo trattamento, soprattutto nei bambini obesi, riescono a conseguire la riduzione degli oneri cardiometabolici.
D’altro canto, proprio nei bambini l’OSA può essere correlata non solo agli episodi di ostruzione delle vie aeree per un aumento della collassabilità delle vie aeree derivata, ma più comunemente da un motivo meccanico d’ipertrofia delle adenoidi e / o tonsille che restringono il lume delle vie aeree. In effetti, circa il 2% dei bambini, altrimenti sani, hanno tonsille e adenoidi ipertrofiche che ostacolano meccanicamente le vie aeree.
Araújo J dell’University of Porto Medical School e collaboratori, con il presupposto della già descritta associazione tra sonno e obesità in diversi gruppi di età, con l’obiettivo di meglio chiarire la relazione tra la durata del sonno e l’adiposità nella fascia d‘età dai tredici ai diciassette anni con approcci sia trasversali sia longitudinali, hanno valutato 1.171 adolescenti sia a tredici sia a diciassette anni di età, facenti parte dello studio EPITeen. Tale progetto, iniziato nel 2003/2004, basato su una coorte di adolescenti nati nel 1990 a Porto, si è costituito con l’obiettivo di comprendere i riflessi sulla salute degli adulti dei comportamenti e delle abitudini acquisite durante l'adolescenza. Gli Autori hanno valutato la durata del sonno nei singoli soggetti, stimata in base agli orari di coricamento e di risveglio riferiti dagli interessati. La BMI è stata valutata con punteggi specifici z per età e sesso. Hanno anche determinato la percentuale del grasso corporeo (% BF), mediante l’impedenza bioelettrica. Erano, quindi, utilizzati i coefficienti di regressione (β) e i relativi intervalli di confidenza al 95% (IC) per stimare l'associazione tra il sonno, i punteggi z della BMI e la percentuale del BF. Inoltre, era effettuata un'analisi cross-lag per indagare le relazioni causali. Nella sezione di analisi la durata del sonno a tredici anni risultava inversamente associata con il punteggio della BMI z solo nei maschi (β = -0,155, IC 95%: -0,267 a -0,043). A diciassette anni si riscontrava, invece, una correlazione positiva nelle ragazze, ma era significativa solo per la percentuale BF % (β = 0,510, IC 95%: 0,061-0,958). Nel metodo longitudinale la durata del sonno all'età di tredici anni risultava inversamente associata con il punteggio z della BMI (β = -0,123, IC 95%: -0,233 a -0,012) e a diciassette anni solo nei maschi con la percentuale BF % (β = -0,731, IC 95%: da -1,380 - 0,081). Queste significative associazioni sparivano a tredici anni dopo aggiustamento per l’adiposità. I risultati, peraltro, erano confermati da quelli delle analisi cross- lag.
In conclusione, secondo gli Autori, i risultati mostravano nell’adiposità degli adolescenti un effetto sulla durata del sonno, suggerendo differenze di genere in quest’associazione.
Wall H dello NHS Improvement, St John's House, UK, considerando la cronicità dell’OSA, stimata con una prevalenza tra il 2-3% nel Regno Unito senza contare il numero delle persone non diagnosticate, per quantificare l'associazione tra la BMI e l’OSA nelle cure primarie per le persone dai cinquanta anni e oltre nel Regno Unito, hanno compiuto un'analisi descrittiva sulla banca dati THIN (The Health Improvement Network) relativa al rilievo di OSA, del russare e della BMI (Prim Care Respir J. 2012 Dec;21(4):371-6). Gli Autori hanno applicato la regressione logistica per la probabilità dell’OSA secondo la classificazione della BMI registrata dopo aggiustamento per sesso, età, regione e lo stato socio-economico secondo il quintile Townsend. Le analisi sono state ripetute per il russare. Nella prima analisi descrittiva del primo luglio 2005 gli Autori hanno individuato 1.073.116 individui del Regno Unito nel set di dati di cinquanta anni o oltre. Questo comprendeva 507.553 uomini (47%) e 565.563 donne (53%). L'età media dei soggetti era di sessantasei anni. Un totale di 6527 (0,6%) della popolazione totale aveva una diagnosi di OSA, con una percentuale più elevata tra gli uomini (79% del totale diagnosticato). L'età media delle persone con OSA era di sessantadue anni, con il gruppo di età 60-64 con la più alta percentuale di diagnosi (23%). Un totale di 12.499 individui erano registrati come russatori (1,2%), di cui 8.968 (72%) erano uomini.
In generale, la prevalenza, sia di una diagnosi registrata di OSA sia di russamento auto-riferito, era molto più comune negli uomini e diminuiva con l'aumentare dell'età. Sulla prevalenza della diagnosi di OSA non c'era apparente grado di classe sociale, ma quella del russare era più alta nelle persone meno indigenti. La BMI era calcolata in 945.435 persone (88%) del set dei dati. In generale, le prevalenze dell’obesità (BMI> 30 kg/m2) e di quella patologica (BMI> 40 kg/m2) risultavano maggiori nelle donne con aumenti crescenti con la povertà, mentre erano più basse nei gruppi di età più avanzate.
Dopo aggiustamento per i fattori confondenti, i casi con un BMI di quaranta o più kg/m2 presentavano 27,39 volte (IC 95% 24,64-30,46) maggiore probabilità di avere l’OSA (p <0,0001). C'era, invece, una sua minore prevalenza con l'aumentare dell'età e dei livelli di povertà.
In conclusione, l'obesità e il russare si dimostravano entrambi fortemente associati con la diagnosi di OSA. In tal modo l'1% degli uomini e lo 0,24% delle donne di età> 50 anni nel Regno Unito registravano una diagnosi positiva.











.png)





