NOTIZIARIO Ottobre 2012 N°9
COMPLESSITÀ DELL’OBESITÀ
(definizione diagnostica, eziologia, epidemiologia)
A cura di:
Giuseppe Di Lascio §
Susanna Di Lascio***
Con la collaborazione di:
Definizione e stadi dell’obesità
L'obesità, come spropositato aumento del peso corporeo per eccesso del grasso, colpisce da qualche tempo l’attenzione dei ricercatori e delle organizzazioni sanitarie anche per perfezionare le strategie di lotta contro di essa. Peraltro, rappresenta il più comune disordine nutrizionale del mondo occidentale.
L’AACE (American Association of Clinical Endocrinologists), proprio recentemente, ha riaffermato che l'obesità deve essere considerata una malattia (Endocr Pract. 2012;18(No. 5). Difatti, quest’affermazione poggia sul fatto che l'obesità risponde perfettamente all'analisi dell’American Medical Association sui criteri di malattia e cioè che vi è:
1. Una perdita di una qualche normale funzione dell’organismo.
2. Un corteo di segni o sintomi caratteristici.
3. Un qualche danno o morbilità.
Da notare, a tal proposito, che la conclusione di malattia con più aspetti fisiopatologici, tra cui genetici, ambientali, fisiologici e psicologici, stabilisce il quadro di riferimento per i futuri sforzi per condurre ai progressi nella sua prevenzione e trattamento.
In primo luogo, comunque, risulta importante stabilire la sua definizione corretta. A tal fine, sino a oggi l’IMC (indice di massa corporea) è risultato il mezzo più comunemente usato dai medici, ma non il migliore per predire le sue conseguenze sulla salute. La misura della circonferenza vita sembra, difatti, assumere sempre maggiore valore tanto da venire usata per la definizione della patologia più complessa a essa correlata, la sindrome metabolica.
L’IMC, come peso corporeo in chilogrammi diviso per il quadrato dell'altezza in metri, viene utilizzato per definire le categorie di peso. Gli standard sono basati sul rischio per la salute per i diversi pesi. L’IMC, però, è una misura dell’obesità pratica ma imperfetta. Difatti, persone molto muscolose si possono presentare con un IMC alto, ma con un basso livello di adiposità. Tra le persone di venti anni e più, un IMC tra i 18,5 e i 24,9 kg per m2 definisce la normalità, da 25,0 a 29,9 il sovrappeso e da 30,0 l’obesità. L’IMC da 30,0 a 34,9 kg per m2 definisce lo stadio I dell’obesità, da 35,0 a 39,9 il II e da 40,0 kg e oltre il III.
Le cause e la fisiopatologia dell’aumento di peso corporeo
L'obesità è, di certo, causata e incentivata da una costellazione di fattori tra cui in via preliminare: la predisposizione genetica, un ambiente favorevole all’aumento di peso, gli stress psicologici e uno stato socioeconomico basso, l’apporto eccessivo di energia con gli alimenti, l’inefficienza della produzione di energia per lo scarso esercizio fisico, il basso tasso metabolico a riposo o RMR [Resting Metabolic Rate], un basso tasso di ossidazione dei grassi, una bassa attività simpatica, i bassi livelli plasmatici di leptina. Peraltro, nella maggior parte dei paesi occidentali la disponibilità smisurata di cibi appetibili si è dimostrata il fattore ambientale più lampante per favorire l'obesità. I geni, poi, che nel tempo in condizioni di scarsità di cibo si sono selezionati nel promuovere l'assunzione rapida di energia attraverso gli zuccheri e i grassi, hanno fornito nella società moderna il loro indiscutibile apporto di responsabilità.
Particolare attenzione e interesse ha ottenuto la teoria genetica del risparmio, dettata nel 1962 da James Neel dell’University of Michigan Medical School (Am. J. Hum. Genet. 1962, 14 (4): 353–62). La sua ipotesi del thrifty gene, rivista poi nel 1998, considera i geni parsimoniosi che offrirebbero in condizioni occasionali di abbondanza di cibo una maggiore efficienza alimentare con riserva dei grassi e un aumento rapido del peso. In tal modo, i nostri lontani antenati potevano superare i periodi di carestia. Peraltro, gli aumenti d’insulina e di leptina avrebbero preso parte per il risultato di questa condizione. Pur tuttavia, con il benessere raggiunto oggi giorno, con l’ampia disponibilità di cibo, con la riduzione dell’attività fisica per l’adozione di sistemi meccanizzati e addirittura di robot che lavorano per noi seduti in poltrona, tutto ciò mal si adatta al mantenimento della nostra salute. Infatti, nella preistoria l'uomo era esposto a periodi occasionali di abbondanza di cibo, seguiti da lunghi episodi di carestia. Così che, solo chi riusciva a immagazzinare le più possibili scorte nutrizionali, riducendo anche al minimo il dispendio energetico, sopravvivevano. Tale adattamento genetico, iniziato 25.000 anni fa e che configurava in modo avvincente i contenuti della favola di Esopo della cicala e della formica, avrebbe permesso la selezione naturale di sopravvivenza solo negli individui con geni thrifty. Pertanto, se un tempo questa proprietà genetica otteneva successo per il superamento delle carestie, nei tempi moderni si rivela determinante per lo sviluppo dell’obesità, del diabete, della sindrome metabolica e delle complicazioni connesse. In particolare, essendo invariato il patrimonio genetico, l’aumento drammatico da più di cinquanta anni o meno dell’obesità deve essere correlato principalmente ai cambiamenti dello stile di vita. La conferma di questa ipotesi, peraltro, è derivata dallo studio di alcune popolazioni primitive che hanno variato la loro sede atavica di esistenza, abbandonando i loro originali stili di vita. Sono popolazioni in cui oggi si rilevano alcuni dei più drammatici aumenti delle malattie del benessere. Gli indigeni Nauru e Pima, che condividono un’alta incidenza di obesità e di diabete tipo 2, offrono una chiara esemplificazione nei meriti. In particolare, gli abitanti dell’isola di Nauru dell'arcipelago polinesiano originariamente seguivano uno stile di vita tradizionale basato sull’agricoltura e sulla pesca. Hanno affrontato anche frequenti periodi di carestia per la siccità. Di poi nel precedente secolo, la storia di questa popolazione ha subito alterne variazioni di stile di vita in rapporto al contingente arricchimento a seguito della scoperta nel 1906 delle miniere di fosfato, ottimo fertilizzante, e alle privazioni durante l’occupazione giapponese della seconda guerra mondiale. Alla fine di questa sventura gli abitanti dell'isola divenivano stabilmente benestanti. Tale dato ha determinato un aumento marcato del consumo pro-capite delle sostanze altamente energetiche e ha proposto uno stile di vita sedentario. Nell'isola dopo il 1954 l’obesità e il diabete tipo 2, prima quasi totalmente sconosciuti, si sono diffusi in maniera epidemica anche nei giovani, diventando la prima causa di morte non accidentale. La stessa condizione si è verificata negli indiani Pima che dai luoghi originari del Messico si sono spostati e stabiliti negli USA. Peraltro, tale fenomeno si dimostra anche in quanti si spostano dall’ambiente duro rurale a quello comodo delle città.
L’urbanizzazione, infatti, riduce in molte parti del mondo la spesa quotidiana di energia di almeno 300-400 kcal/die. Andare al lavoro in auto, ma anche in autobus o in bicicletta, può determinare un'altra variante di almeno 200 kcal/die. Peraltro, la meccanizzazione e i cambiamenti di vita legati all’elettronica e all’informatica possono comportare un risparmio energetico sino a 400-800 kcal/die. Il risultato di aumento di peso risulta, quindi, inevitabile. Difatti, a questi regimi di riduzione della spesa energetica, l'assunzione di cibo dovrebbe essere notevolmente ridotta.
Pur tuttavia, ai fini di una prevenzione e cura dell’obesità risulta importante la comprensione dei fattori che determinano il consumo del cibo. In effetti, mangiare è indispensabile per ottenere dall’ambiente i nutrienti indispensabili all’organismo per la vita e le sue funzioni, ma è anche un atto che induce intense sensazioni di piacere. In studi comparativi sono state individuate aree cerebrali sottocorticali preposte a tali funzioni, come l’amigdala, l’ipotalamo, striato, ma anche centri fronto-corticali. Tali zone svolgono, in effetti, un ruolo fondamentale nel guidare i comportamenti di assunzione degli alimenti e della loro palatilità. A tale proposito, gli studi d’imaging funzionale nell'uomo hanno dimostrato che anche le sole immagini e gli odori dei prodotti alimentari determinano l’attivazione di questi centri nervosi. Sono, infatti, i cibi gradevoli al palato quelli che suscitano un forte potere motivazionale. Solo la vista e l'odore di un cibo preferito, come un piatto molto gustoso di carne o allettante come un dolce, possono suscitare un forte bisogno del mangiare secondo un probabile equilibrio di circuiti opposti che suscitano la fame e la sazietà. L'obesità, secondo i più recenti studi d’imaging, trarrebbe, quindi con grandi differenze individuali, origine e continuità dallo squilibrio di questi sistemi. L’obesità, in effetti, potrebbe essere assimilata all’abuso di droghe e, perciò, definita come dipendenza dal cibo. A tale proposito, è interessante rilevare che la PET ha potuto dimostrare nell’obesità meccanismi dopaminergici in comune con i casi di abuso delle droghe. Sarebbero comuni, difatti, percorsi dopaminergici nel mesencefalo, che modulano il consumo sia di cibo sia di droga, soprattutto promuovendo sensazioni di loro impellente desiderio con aumento degli effetti sulla dopamina delle regioni limbiche. Analogamente alle droghe, pertanto, il mangiare determina il rilascio di dopamina nello striato dorsale nei soggetti sani, in quantità proporzionale alla percezione della gradevolezza degli alimenti. Peraltro, i tossicodipendenti dimostrano, dopo la somministrazione della droga, una densità basale tonicamente inferiore del D2R (D2 receptor) dello striato e uno smussato rilascio di dopamina. Analogamente gli obesi hanno anch’essi una minore densità di D2R striatale di base, direttamente proporzionale all’IMC.
Come prima accennato, tali presupposti rivestono la loro importanza per raggiungere l'obiettivo primario del trattamento, che, in effetti, si concentra nell’esercitare un bilancio energetico negativo sul sistema, riducendo l’ingresso di energia o aumentandone la produzione o entrambi. Un RMR basso, e che suole diminuire ancor più con l'avanzare dell'età per un dato corpo di massa, si propone come fattore di rischio per l’aumento del peso. Esso, come componente importante dell’equilibrio energetico, rappresenta, invero, il 60 – 75% del consumo energetico giornaliero. Vi sono oggi evidenze per cui un basso RMR può derivare da variazioni genetiche che coinvolgono l’attività simpatica, quella tiroidea, la sensibilità β3-recettoriale e l’attività Na+, K +-ATPasi (sodio, potassio, e adenosina trifosfatasi). Si è ipotizzato, quindi, un circuito di retroazione per la perdita di peso che possa spiegare perché generalmente i pazienti siano in grado di perdere solo dal 10 al 15% del loro peso corporeo. Poiché si perde peso limitando l’apporto energetico, le cellule adipose si restringerebbero riducendo l’espressione della leptina, un prodotto dello “ob gene”. Diminuendo i livelli di leptina, si riduce il tasso metabolico e aumenta l'appetito, impedendo, così, l’ulteriore perdita di peso. Anche i fattori ambientali influenzano il peso e diversi studi hanno proprio dimostrato una relazione inversa tra lo stato socio-economico e la malattia. Peraltro, lo stile di vita sedentario rappresenta chiaramente un fattore di rischio.
Come detto, i meccanismi che coinvolgono il comportamento alimentare, sia nella fisiologia sia nella patologia, sono strettamente collegati al metabolismo energetico e alla regolazione della termoregolazione con un circuito complesso di ormoni, neuro-peptidi, neuro-ormoni, entero-ormoni ed entero-peptidi, snodi cerebrali. La regolazione del peso corporeo è un meccanismo finemente regolato, in modo integrato, da numerose vie nervose, ormonali e metaboliche. In studi comparativi sono state individuate aree cerebrali sottocorticali preposte a tali funzioni, come l’amigdala, l’ipotalamo, lo striato, ma anche le fronto-corticali. Il nervo vago, che innerva il tubo digerente, invia segnali al midollo allungato del tronco con attività sensitivo viscerale insieme al nervo glosso-faringeo e al facciale. Quindi, gli stimoli passano nel tronco cerebrale, al ponte di Varolio e da qui all’ipotalamo con le sue varie sezioni anatomo-fisiologiche.
In condizioni di assunzione calorica superiore alla spesa energetica, l’organismo immagazzina l’eccesso sotto forma di grasso, ma sino a una soglia regolata necessariamente da sensori del tessuto adiposo che hanno la proprietà di rilevare l’entità dei depositi e di trasmettere poi l’informazione ai recettori ipotalamici che, come vero e proprio termostato denominato adipostato, conserva la memoria del peso massimo raggiunto sino ad almeno otto anni dal calo ponderale. A tale proposito, è bene notare che, per evitare il recupero ponderale dopo la perdita di peso, vi è la necessità di sradicare la memoria dell’adipostato ipotalamico. È, difatti, tale premessa che rende ragione del rischio del recupero ponderale concretamente presente per almeno cinque sino agli otto anni e, soprattutto, per i primi due anni che seguono il dimagrimento. Comunque, in caso di riduzione dei depositi di grasso, l’adipostato riceve segnali di bassa intensità, per cui l’ipotalamo promuove il senso di fame, riducendo anche il consumo energetico. Invece, in caso contrario, si comporta in modo opposto. In tutto ciò partecipano attivamente diversi gruppi neuronali che interagiscono tra loro attraverso neurotrasmettitori e neuropeptidi con effetti inibitori e stimolatori, creando una rete complessa di segnali idonei a regolare l’equilibrio energetico. I neuroni peptidergici dell’ipotalamo rivestono un ruolo principale in questo sistema di controllo. In effetti, in quest’organo cerebrale la leptina, prodotta dal tessuto adiposo e che regola il senso di sazietà, controlla il circuito della melanocortina. La leptina, dal greco λεπτός che vuol dire magro, è un ormone la cui concentrazione ematica è, di fatto, proporzionale alla massa grassa corporea. Essa supera la barriera emato-encefalica e si lega al suo recettore ipotalamico ObRb, attivando i segnali d’inibizione dell’assunzione alimentare e aumentano nello stesso tempo il dispendio energetico. D’altro canto, sono state individuate le proprietà di gruppi neuronali in grado di esprimere i neuropeptidi dell’appetito o oressizzanti, come il NPY (neuropeptide Y) e l’AgRP (Agouti Related Protein), e quelli anoressizzanti, come il CART (Cocaine and Amphetamine Related Transcript), il peptide α-MSH, derivato dal processo proteolitico delle proconvertasi PC1 e PC2, il gene POMC (Pro-opiomelanocortin). Numerosi sono gli studi in questo campo e numerose le scoperte sulle interrelazioni e gli effetti, come il caso dell’espressione dell’AgRP ridotta dalla leptina, mentre quello della POMC che ne è indotta. In particolare, il NPY si produce nel nucleo arcuato, aumenta da una parte l’assunzione di cibo e dall’altra riduce il consumo energetico. La leptina inibisce l’espressione del mRNA per il NPY.
Nell’uomo si è riscontrato che l’obesità severa si correla, ad esempio, con mutazioni nei geni POMC, PC1, PC2 e MC4R.
Peraltro, le informazioni sul bilancio energetico provengono al cervello anche dal tubo gastroenterico, sia per via neurogena sia endocrina. L’insulina, ad esempio, avrebbe a livello nervoso centrale effetti paralleli a quelli della leptina. Difatti, la sua somministrazione, o di dei suoi farmacomimetici, a livello centrale riduce l’assunzione del cibo e la massa corporea, mentre in caso di disfunzione dei suoi recettori ipotalamici si determina iperfagia e insulino-resistenza. Dal suo canto, la grelina, peptide prodotto dalle cellule P/D1 giacenti sul fondo dello stomaco umano e dalle cellule epsilon del pancreas e da piccole popolazioni di neuroni nel nucleo arcuato, vede aumentare i suoi livelli prima dei pasti, che si riducono circa un'ora dopo. È considerata complementare alla leptina e, stimolando l'ipofisi anteriore, determina anche la secrezione dell'ormone della crescita. Il termine, derivato dall’inglese Ghrelin, infatti, è composto da gh (growth hormone) e relin (rilascio). A suo carico sono state, quindi, dimostrate funzioni oressizzanti per cui l’iniezione intravenosa nell’uomo ha il potere di stimolare il senso della fame attraverso l’interazione con i neuroni dei nuclei arcuati dell’ipotalamo.
In definitiva, come in precedenza affermato, i centri nervosi, coinvolti nella gestione dei comportamenti di assunzione degli alimenti e della loro palatilità, coprono un ruolo importante nel determinismo dell’obesità. Difatti, anche le sole percezioni dei prodotti alimentari ne hanno dimostrata l’attivazione.
Ma anche il NPY (NeuropeptideY) e le melanocortine giocano un ruolo chiave nella regolazione del peso corporeo. Vi è sufficienza di prove, sia in animali da esperimento sia nell'uomo, che il sistema NPY iperattivo e quello della melanocortina inattivo portano all'obesità. Pertanto, questi neuropeptidi rappresentano la partenza allettante per lo sviluppo dei farmaci contro l’obesità.
Nummenmaa Lauri dell’Aalto University School of Science, Espoo, Finland e collaboratori hanno misurato l'assorbimento del glucosio cerebrale regionale in diciannove obesi e in sedici normali usando la PET (tomografia a emissione di positroni) con [18F] FDG (2-deossi-2-[18F]fluoro-D-glucosio) durante l'iperinsulinemia euglicemica e con la fMRI (risonanza magnetica funzionale) durante la ricompensa alimentare anticipata da presentazioni ripetute d’immagini di cibo appetitoso e banale (PLoS ONE, 2012 vol. 7, issue 2, p. e31089). Gli Autori hanno rilevato, in primo luogo, che il tasso di assorbimento del glucosio nel nucleo caudato dorsale era maggiore negli obesi rispetto ai normopeso. In secondo luogo, gli obesi, durante la visualizzazione di cibi appetitosi rispetto a quelli non gustosi, mostravano alla fMRI un aumento delle risposte emodinamiche nel nucleo caudato. Il caudato mostrava, nei soggetti obesi rispetto ai normopeso, anche un’elevata connettività funzionale con l’amigdala e l’insula. Infine, gli obesi nella corteccia dorsolaterale e orbitofrontale documentavano più deboli risposte dei normopeso ai cibi allettanti, rispetto a quelli non gustosi. Peraltro, la mancata attivazione della corteccia prefrontale dorsolaterale si correlava con il metabolismo del glucosio nel nucleo caudato dorsale. Questi risultati suggerivano agli Autori che la maggiore sensibilità negli obesi agli stimoli esterni alimentari potrebbe comportare anomalie di apprendimento dello stimolo-risposta. Potrebbe, così, incoraggiarsi la motivazione promossa dal nucleo caudato dorsale, dovuta a sua volta a un contributo eccessivamente alto dell'amigdala e dell’insula e a un disfunzionale controllo inibitorio da parte delle regioni corticali frontali. Questi cambiamenti funzionali nella risposta e l'interconnettività del circuito di ricompensa potrebbero costituire un meccanismo fondamentale per spiegare l'eccesso di cibo consumato dagli obesi.
Influenza genitoriale sull’IMC (Indice di Massa Corporea) della prole
Studi familiari e matrimoniali hanno dimostrato che L’IMC della prole è determinata potentemente con un chiaro modello di ereditabilità in via parentale. Le stime vanno dal 50 al 90% e la madre, eventualmente attraverso meccanismi intrauterini, avrebbe una maggiore influenza sulla composizione del corpo dei figli. Pur tuttavia, in modo da chiarire maggiormente l'eziologia della malattia, continua il dibattito sul ruolo individuale dei genitori in questo campo.
Celine M Murrin dell’University College Dublin e collaboratori, con l’obiettivo primario di colmare le lacune su tale campo, con i dati di uno studio longitudinale sui modi di vita, hanno analizzato le associazioni di peso, altezza e indice di massa corporea in oltre tre generazioni. In secondo luogo, per identificare le prove di trasmissione genetica o ambientale, hanno voluto confrontare all'interno delle famiglie le associazioni tra il peso e l’indice di massa corporea con quelle dell’altezza. Hanno per questo controllato preliminarmente altri fattori, come la dieta, l'attività fisica e lo stato socio-economico (BMC Public Health 2012, 12:81).
Nel biennio 2007/8 gli Autori hanno, così, seguito 669 famiglie facenti parte del Lifeways Study, studio prospettico osservazionale di coorte sul legame cross-generazionale. Hanno ottenuto le misure dell’altezza e del peso di 529 bambini d'età tra i cinque e i sette anni e tutti gli adulti hanno fornito le informazioni sulla salute auto-valutata, sullo stato d'istruzione, sul reddito, sulla dieta e sull'attività fisica. Le associazioni tra il peso, l'altezza e l’indice di massa corporea dei membri della famiglia sono stati esaminati con modelli misti e su stime di ereditabilità, calcolate utilizzando l'analisi di regressione lineare. Lo stato di salute si associava con un più basso indice di massa corporea in tutti i membri della famiglia, così come con l'età per i bambini. L'evidenza delle associazioni familiari della BMI da una generazione a quella successiva era più evidente nella linea materna. Le stime dell'ereditarietà erano più elevate (h2 = 0,40) nella coppia madre-figlio, rispetto a quella padre-figlio (h2 = 0,22). Per le generazioni precedenti le stime erano alte tra le madri-genitori (h2 = 0,54-0,60) e non tra i padri-genitori (h2 = -0.04-0.17). Le correlazioni tra madre e prole in due generazioni rimanevano significative quando aggiustate con le variabili fisse dello stato socio-economico, della salute e dello stile di vita. Una simile analisi riguardante l’altezza dimostrava forte associazione familiare attraverso ogni generazione delle linee materne e paterne. In conclusione, questo primo studio di coorte familiare segnalerebbe un'associazione duratura tra la BMI materna e della prole superiore a tre generazioni a conferma dei risultati degli studi sperimentali sugli animali.
Obesità e bevande zuccherate
Soprattutto dopo la proposta del sindaco di New York Michael Bloomberg di mettere al bando le bevande zuccherate contenenti zucchero sopra i 453.59 gr, è aumentata l’attenzione su questi alimenti. Tutto ciò perché il loro consumo è indicato come uno dei fattori che contribuiscono alla crescita epidemica dell’obesità, sia negli adulti sia nei bambini. Invero, queste bevande sono povere di nutrienti ma ricche di calorie e, quindi, promuovono l'aumento del peso anche perché probabilmente, essendo in forma liquida, non portano a un senso di sazietà e non riducono il consumo di altri alimenti. Inoltre, il carico di zucchero provoca eccesso di secrezione insulinica, che contribuisce alla deposizione del grasso corporeo.
L'obesità, peraltro, aumenta il rischio del diabete di tipo 2 e delle sue complicanze cardiovascolari. Pertanto, il consumo di bevande zuccherate costituisce un gravoso problema, producendo un impatto significativo sulla salute pubblica in tutto il suo complesso.
Janne C. de Ruyter dell’University di Amsterdam e collaboratori hanno condotto uno studio in doppio cieco, controllato, randomizzato coinvolgendo 641 bambini di peso normale dai 4 anni e 10 mesi agli 11 e 11 di età (N Engl J Med 2012; 367:1397-1406). I partecipanti, seguiti per diciotto mesi, erano assegnati in modo casuale a consumare 250 ml il giorno di una bevanda senza zucchero o un’altra con zucchero per 104 kcal. Il punteggio z per l'indice di massa corporea aumentava in media di 0,02 unità DS nel gruppo senza zucchero e di 0.15 unità DS nel gruppo dello zucchero, l’intervallo di confidenza al 95% (IC) della differenza era da -0,21 a -0,05. L’aumento di peso era di 6,35 kg nel gruppo senza zucchero e di 7,37 kg nel gruppo con zucchero (IC 95% per la differenza da -1,54 a -0,48). Inoltre, lo spessore della plica cutanea, la misura del rapporto circonferenza vita / altezza e la massa grassa erano aumentati significativamente di più nel gruppo con zucchero.
Gli autori a seguito dei loro risultati ipotizzavano che la riduzione di consumo di tali bevande potrebbe realmente ridurre la prevalenza di sovrappeso e obesità nella popolazione.
Il rischio genetico dell’obesità delle bevande zuccherate
Qibin Qi dell’Harvard School of Public Health, Boston e collaboratoti hanno, per loro verso, analizzata, riguardo all’indice di massa corporea e al rischio di obesità, l'interazione tra l’assunzione di bevande zuccherate e la predisposizione genetica (N Engl J Med 2012; 367:1387-1396). Hanno, così, arruolato 6.934 donne del NHS (Nurses 'Health Study) e 4.423 uomini del HPFS (Health Professionals Follow-up Study) e anche una coorte di 21.740 donne di replica dallo studio WGHS (Women's Genome Health Study). Il punteggio di predisposizione genetica è stato calcolato sulla base di trentadue BMI-loci associati. L'assunzione di bevande zuccherate è stata esaminata in modo prospettico in relazione alla BMI.
Nelle coorti NHS e HPFS l'associazione genetica con l’indice di massa corporea era più forte tra i partecipanti con una maggiore assunzione di bevande zuccherate, che tra quelli con minore. L’incremento della BMI, a ciascun livello di assunzione, per ogni dieci alleli passava dal 12% per il consumo di 1-4 porzioni / mese, al 38% per 2-6 porzioni / settimana, al 78% per una o più porzioni / giorno. Tale relazione non si rilevava per l'assunzione di bevande dolcificate artificialmente. Nelle coorti combinate, gli aumenti della BMI per incremento di dieci alleli di rischio erano 1,00 per una dose di meno di una porzione il mese, 1,12 per 1-4 porzioni il mese, 1,38 per 2-6 porzioni la settimana e 1,78 per una o più porzioni il giorno (p <0.001 per interazione). Per le stesse categorie di assunzione i rischi relativi di obesità per incremento di dieci alleli erano rispettivamente 1,19 (intervallo di confidenza del 95% [IC], 0,90-1,59), 1,67 (IC 95%, 1,28-2,16), 1,58 (IC 95%, 1,01-2,47) e 5,06 (IC 95%, 1.66 a 15,5) (p = 0.02 per interazione). Nella coorte WGHS l'aumento della BMI per ogni incremento di dieci alleli di rischio risultava rispettivamente 1.39, 1.64, 1.90, e 2.53 tra le quattro categorie di assunzione (P = 0.001 per interazione). Invece, il rischio relativo per l'obesità era rispettivamente 1,40 (IC 95% , 1,19-1,64), 1,50 (IC 95%, 1,16-1,93), 1,54 (IC 95%, 1,21-1,94), e 3.16 (IC 95%, 2,03-4,92), (p = 0.007 per interazione) rispettivamente. In conclusione, da tali risultati si evincerebbe che l'associazione genetica con l’adiposità sia più pronunciata in condizioni di maggiore assunzione di bevande zuccherate. Sotto un altro punto di vista si dovrebbe affermare che le persone con una maggiore predisposizione genetica all'obesità presenterebbero una maggiore suscettibilità agli effetti deleteri delle bevande zuccherate.
Vivere vicino ai fast food influenza l’aumento del peso corporeo?
Jason P. Block dell’Harvard Medical School e collaboratori nel corso di un periodo di trenta anni hanno valutato durante il 1971-2001 la relazione tra l’indice di massa corporea e la vicinanza a stabilimenti alimentari tra i 3.113 soggetti del Framingham Heart Study Offspring Cohort in quattro città del Massachusetts (Am. J. Epidemiol. (2011) 174 (10): 1108-1114.). Gli Autori hanno utilizzato dati che includevano misure ripetute della BMI, la mobilità residenziale e la comparsa e la chiusura degli stabilimenti alimentari. Hanno calcolato anche la vicinanza a questi ultimi in rapporto alla residenza di ogni soggetto, dividendoli in sei categorie. Ogni aumento di 1 km di distanza al più vicino a fast-food si associava a una riduzione di 0,11 unità del BMI (95% intervallo di credibile: -0,20, -0,04). Nelle analisi stratificate per sesso quest’associazione era presente solo per le donne. Altri aspetti dell’ambiente alimentare erano associati, in modo incoerente o per niente, alla BMI. In conclusione, contrariamente a molte ricerche precedenti gli Autori non trovavano una relazione coerente tra l'accesso ai ristoranti fast-food e la BMI individuale, stimolando, così, una rivalutazione delle discussioni politiche sull'impatto prevedibile dell'ambiente nei confronti dell’aumento del peso. Secondo lo studio, difatti, gli adulti che vivono nei pressi dei ristoranti fast food non tendono all’obesità più degli altri. Solo le donne avrebbero dimostrato un molto piccolo effetto e, quindi, di pesare in media circa mezzo chilo in meno per ogni chilometro in più di distanza dai fast food.
Alcuni dati su nutrienti e salute
È noto che l’uomo con la dieta può assumere venti amminoacidi, nove dei quali definiti EAA (Essential amino acids), rispetto agli altri undici NEAA (non-essential amino acids). I primi non possono essere prodotti nell’organismo e devono, pertanto, essere introdotti dall’esterno. A tale proposito, la qualità di una proteina è in genere definita dalla capacità di fornire aminoacidi essenziali e, quindi, dal rapporto tra questi e le proteine alimentari in grammi. Per determinare questa qualità si ricorre con un gran dibattito a un certo numero di metodi. In generale si usa il punteggio chimico, il PER (Protein Efficency Ratio), il valore biologico e il PDCAAS (Protein Digestibility– Corrected Amino Acid Score).
In particolare, il PER, o rapporto di rendimento proteico, viene determinato mediante somministrazione in fase di crescita di una dieta di proteine al 10% di estrazione da vari animali. Questo rapporto, calcolato dal peso guadagnato su quello della proteina consumata è importante poiché è l'unica misura che esamina l'effetto diretto di una proteina sui tassi di crescita, anche se risulta difficile confrontare questa valutazione per i praticanti di culturismo.
D’altra parte, i valori dietetici di riferimento indicano la quantità di un singolo nutriente necessaria per godere di buona salute secondo l’età e del sesso. Gli esperti dell’EFSA (European Food Safety Authority) hanno concluso che un PRI (Population Reference Intake) può essere ricavato dagli studi sul bilancio azotato (EFSA Journal 2012;10(2):2557). Sono stati anche considerati esiti sanitari diversi, possibilmente associati con l'assunzione di proteine ma i dati sono risultati insufficienti per stabilire il DRV (Dietary Reference Value). Per gli adulti sani di entrambi i sessi, l’AR (average requirement), sulla base dei dati del bilancio azotato, equivale a 0,66 g di proteine / kg di peso corporeo il giorno. Considerando il 97,5 ° percentile della distribuzione del requisito e ipotizzando un rendimento di utilizzazione della dieta di proteine per la manutenzione del 47%, il PRI per gli adulti di tutte le età è stato stimato pari a 0,83 g di proteine / kg di peso corporeo il giorno ed è applicabile sia alle proteine di alta qualità sia a quelle delle diete miste. Per i bambini dai sei mesi in poi, con requisiti dipendenti dall’età per la crescita, stimata dai tassi medi giornalieri di deposizione di proteine e regolata da un’efficienza di proteine del 58%, sono stati aggiunti alla richiesta di mantenimento 0,66 g / kg di peso corporeo il giorno. Il PRI è stato stimato sulla base del fabbisogno medio più 1,96 DS, utilizzando un combinato DS per la crescita e il mantenimento. Per la gravidanza è stata proposta, oltre al PRI per le donne non gravide, una dose di 1, 9 e 28 g / die nei trimestri primo, secondo e terzo rispettivamente. Per l'allattamento, in aggiunta al PRI delle donne che non allattano, è stato proposto un apporto di proteine di 19 g / die durante i primi sei mesi e di 13 g / die dopo i sei mesi. I dati sono stati, comunque, insufficienti per stabilire un livello di UL (Tolerable Upper Intake Level) per le proteine. Il PRI fino a due volte il consigliato viene regolarmente consumato e in Europa è considerato sicuro nelle diete miste per qualsiasi attività fisica e, comunque, negli adulti sani. Il DRI (dietary reference intake) non contiene alcuna raccomandazione specifica per quanto riguarda il tipo di proteine alimentari consumate o la distribuzione di quali proteine da usare durante il giorno. Circa 10 g di EAA in un pasto stimolano al massimo la sintesi proteica muscolare. Pertanto, la loro assunzione di là da questo livello non sembra comportare un’ulteriore risposta anabolica.
Per gli altri nutrienti gli esperti dell’EFSA hanno concluso nel marzo 2010 che:
- L’assunzione di carboidrati totali, compresi quelli derivati dagli alimenti amidacei, come patate e pasta, e dai carboidrati semplici, come gli zuccheri, dovrebbe oscillare tra il 45 e il 60% dell’assunzione totale di energia, sia per gli adulti sia per i bambini.
- Per gli zuccheri vi sono buoni motivi per ritenere che il consumo frequente di cibi a loro elevato tenore aumenti il rischio di carie dentaria. I dati evidenziano anche il legame tra gli apporti elevati di zuccheri sotto forma di bevande zuccherate e l’incremento del peso. Tuttavia, il gruppo di esperti ha riscontrato che non vi erano prove sufficienti per definire un limite massimo per gli zuccheri. Questo perché gli eventuali effetti sulla salute sono principalmente collegati alle modalità di consumo degli alimenti, in altre parole ai tipi e alla frequenza, piuttosto che all’apporto totale di zuccheri in sé. I responsabili politici dovrebbero tenere conto dei dati che riguardano le modalità di consumo degli alimenti contenenti zuccheri al momento di definire raccomandazioni nutrizionali e di sviluppare linee guida dietetiche sugli alimenti a livello nazionale.
- L’assunzione di 25 grammi il giorno di fibre alimentari negli adulti è sufficiente per una normale funzione intestinale. Inoltre, è provato che negli adulti si riscontrano benefici per la salute associati alle maggiori assunzioni di fibre alimentari (a es. riduzione del rischio di cardiopatie, diabete di tipo 2 e obesità).
- Le evidenze riguardanti il ruolo dell’indice glicemico e del carico glicemico nel mantenimento del peso e nella prevenzione di malattie legate all’alimentazione non sono ancora conclusive.
- L’assunzione di grassi dovrebbe variare tra il 20 e il 35% dell’assunzione totale di energia, con valori diversi per i lattanti e i bambini, secondo le specifiche esigenze dello sviluppo.
- Vi sono buoni motivi per ritenere che la maggiore assunzione di grassi saturi e trans porti a un aumento dei livelli del colesterolo nel sangue, il che può contribuire all’insorgenza delle cardiopatie. I responsabili politici dovrebbero prendere in considerazione la limitazione dell’assunzione dei grassi trans e saturi, sostituibili con acidi grassi mono e polinsaturi, al momento di definire raccomandazioni nutrizionali e sviluppare linee guida dietetiche sugli alimenti a livello nazionale;
- L’assunzione negli adulti di 250 mg il giorno di acidi grassi omega-3 a catena lunga può ridurre il rischio di cardiopatie.
- Per quanto riguarda l’acqua, si ritiene adeguata un’assunzione giornaliera di 2,0 litri per le donne e di 2,5 litri per gli uomini.
- Per quanto riguarda il consumo di proteine della dieta, gli studi hanno dimostrato che di sopra del DRI si associano cambiamenti favorevoli nella composizione corporea. I meccanismi proposti, peraltro, includono il mantenimento o l'incremento della massa magra e / o l’aumento della termogenesi e della sazietà.
Proteine della dieta e grasso addominale
Jytte Halkjær della Danish Cancer Society e collaboratori in uno studio prospettico di cinque anni dimostravano che l'assunzione di proteine era inversamente proporzionale alle variazioni della circonferenza vita (J Am Diet Assoc, 2009 Vol. 109, 8 , 1356-1366). Nel loro studio gli Autori esaminavano l'associazione tra l’assunzione di ventuno gruppi di cibo e bevande e il successivo cambiamento della circonferenza della vita dopo cinque anni. La popolazione in studio era costituita da 22.570 donne e 20.126 uomini di età iniziale compresa tra i cinquanta e i sessantaquattro anni. Erano presenti dati completi sia di base sia di follow-up della circonferenza vita, della dieta, dell’indice di massa corporea e dei potenziali confondenti selezionati, come l’abitudine al fumo, le attività sportive e l'assunzione di bevande alcoliche. Erano eseguite anche diverse analisi di regressione lineare. Per le donne la differenza di circonferenza della vita a cinque anni risultava inversamente correlata al consumo di carne rossa, verdure, frutta, burro e prodotti lattiero-caseari ad alto contenuto di grassi. Invece, l'assunzione di patate, di alimenti a base di carne lavorata, di pollame e di snack era associata in modo positivo. Per gli uomini la carne rossa e l’assunzione di frutta erano inversamente associate alla differenza della circonferenza della vita a cinque anni, mentre l'assunzione dei cibi, come spuntini, lo era positivamente. Differenze di genere si verificavano per le verdure, i prodotti lattiero-caseari ad alto contenuto di grassi, la carne e cibi trasformati. In conclusione, i risultati avrebbero suggerito agli Autori che una dieta a base di carne rossa, a basso contenuto di frutta e ad alto di snack si associava all'incremento del giro vita in entrambi i sessi con un rischio elevato di sviluppare diabete di tipo 2, malattia coronarica, ictus e mortalità, anche dopo gli aggiustamenti per l’obesità generale.
Peraltro, le proteine alimentari e in particolare la loro quantità nella dieta sono diventate recentemente oggetto di notevole interesse.
A tale proposito, Jeremy P Loenneke dell’University of Oklahoma USA e collaboratori hanno voluto determinare la relazione tra il consumo di proteine di qualità, carboidrati, grassi alimentari e la frequenza di circa 10 g di aminoacidi essenziali (EAA) come limite raggiunto in un pasto, con la percentuale di grasso addominale centrale (CAF). Le proteine di qualità sono state definite dal rapporto tra EAA sul totale delle proteine alimentari (Nutrition & Metabolism 2012, 9:5). I ricercatori hanno, così, arruolato in questo studio trasversale dodici uomini e quindici donne in buona salute di 22 ± 3 anni, di 169,68 ± 8,20 centimetri di altezza, di 71,7 ± 13,9 kg di peso; con 34,2 ± 10,4% di CAF). I soggetti riferivano il tempo di esercizi aerobici settimanali (174 ± 244 min) e di resistenza (93 ± 106 min). L’assunzione di EAA era determinata da una registrazione del cibo di tre giorni e il profilo degli amminoacidi per ogni alimento, utilizzando un programma informatico (Nutrition Data via USDA National Nutrient Database for Standard Reference, Release 22). La distribuzione delle proteine di qualità era definita usando la soglia EAA di circa dieci gr per pasto. La frequenza con cui il soggetto incontrava questa soglia in tutto il giorno era determinata dalla media dei valori di tutti i tre giorni per dare una rappresentazione media della loro distribuzione di qualità delle proteine.
Per rilevare la composizione corporea si eseguiva una DEXA (total body) per determinare la percentuale di grasso addominale attraverso uno specifico programma di analisi.
I dati sono stati analizzati utilizzando con un livello di alfa di 0,05 le correlazioni dei coefficienti parziali di Pearson, il controllo per la massa del corpo e i minuti di allenamento aerobico e di resistenza a settimana auto-riferiti. I dati sono presentati come ± DS e raggruppati insieme per aumentare la potenza statistica, sia quelli dei maschi sia delle femmine.
Da notare a riguardo che Scott G. Glickman dell’University of Michigan e collaboratori hanno dimostrato che questo metodo di stima CAF fornisce valori validi sia nei maschi sia nelle femmine (J Appl Physiol 2004, 97:509–514).
Comunque, i risultati di Loenneke dimostravano che il consumo di proteine di qualità nelle ventiquattro ore e il numero di volte che raggiungevano la soglia di EAA giornaliera erano inversamente correlati al CAF percentuale. Nessuna associazione, invece, risultava nei meriti dei carboidrati o dei grassi alimentari. In conclusione, correlazioni da moderate a forti tra le variabili avrebbero indicato, secondo gli Autori, che la qualità e la distribuzione delle proteine potrebbero svolgere un ruolo importante nella regolazione del CAF, forte marcatore indipendente di malattia e mortalità. Tale dato è di un certo interesse poiché assume particolare importanza per chi segue una dieta e che possono trarre vantaggio dal consumo di una fonte di proteine di qualità superiore, come latte, uova, carne bovina, la quale ha un contenuto superiore di aminoacidi essenziali per grammo di proteine.
Per altro verso Juha J Hulmi dell’University of Jyväskylä, Finland e collaboratori, considerando che, indipendentemente dall'età o dal sesso, l'allenamento di resistenza o il consumo di adeguate quantità di proteine della dieta (PRO) o di aminoacidi essenziali (EAA) può aumentare la sintesi proteica muscolare (MPS) in adulti sani, hanno svolto una revisione sul valore delle proteine del latte (Nutrition & Metabolism 2010, 7:51).
I risultati dello studio provavano che il PRO o l’ingestione di EAA in contemporaneità con l’allenamento di resistenza potevano, comunque, aumentare la risposta MPS post-esercizio e dimostravano d’indurre un maggiore effetto anabolizzante dell’esercizio fisico associato ai carboidrati. Pur tuttavia, erano limitati i dati di risposta adattativa cronica derivanti dal confronto di diverse fonti proteiche. Comunque, un crescente corpo di evidenze suggeriva che il PRO del latte e in particolare il siero di latte potevano: 1) stimolare il maggior aumento di MPS, 2) comportare una maggiore sezione trasversale del muscolo in combinazione con l'allenamento di resistenza cronica, 3) favorire, almeno nei più giovani, il recupero all’esercizio.
Pertanto, secondo gli Autori, i loro risultati suggerirebbero per i suoi effetti sulla massa muscolare scheletrica la supplementazione di proteine del siero di latte in occasione dell’allenamento pesante di resistenza.
La bassa Vit “D” può favorire l’obesità dell’adulto
Le condizioni dell’obesità e dell’insufficienza di vitamina “D” presentano singolarmente un’alta prevalenza in tutto il mondo e, tra l’altro, si riscontrano spesso in associazione. In effetti, l’evidenza relativa dell’eccesso del grasso corporeo correlato al basso stato di vitamina è stata segnalata solo in pochissimi studi epidemiologici e prospettici. La vitamina, peraltro, tendendo per le sue caratteristiche idrofobiche a depositarsi nel grasso, risulta presente a bassi livelli nel siero degli obesi, anche in condizioni di adeguato stoccaggio corporeo totale. D’altro canto, anche i bassi livelli di vitamina potrebbero aumentare il rischio dell’obesità. Difatti, negli studi sperimentali la vitamina avrebbe dimostrato di modulare l'attività catabolica e anabolica degli adipociti.
Kendra A. Young dell’University of Colorado Denver e collaboratori hanno
esaminato la relazione tra i livelli di 25 [OH] D e 1,25 [OH] 2D con le misure di adiposità in ispanici e afro-americani al basale e nel corso del tempo. L’IRAS (Insulin Resistance Atherosclerosis Family Study) riguardava lo studio di 917 ispanici e 439 afro-americani al basale e in 1.0815 al follow-up, 5.3 anni più tardi (The Journal of Clinical Endocrinology & Metabolism September 1, 2009 vol. 94 no. 9 3306-3313). La 25 [OH] D in nanogrammi per millilitro e la 1,25 [OH] 2D in picogrammi per millilitro, il tessuto adiposo addominale sottocutaneo (SAT), quello viscerale (VAT), entrambi determinati dalla tomografia computerizzata, e l'indice di massa corporea (BMI) erano misurati sia al basale sia al follow-up. La 25 [OH] D risultava inversamente associata in entrambe le popolazioni al basale con la BMI, il VAT e il SAT (p <0.001). Era, invece, solo marginalmente associata inversamente con il rapporto tra grasso viscerale di base e quello sottocutaneo negli afro-americani (P = 0.049), ma non negli ispanici. La 1,25 [OH] 2D risultava, inoltre, inversamente associata con la BMI (p <0,0001, p = 0.002) e il VAT (P = 0,0005, P = 0,012) rispettivamente negli ispanici e afro-americani, mentre la 1,25 [OH] 2D era inversamente associata con il SAT negli ispanici (P <0.0001) e con il rapporto tra grasso viscerale su quello sottocutaneo negli afro-americani (p = 0.02). L’aggiustamento per la 25 [OH] D attenuava queste associazioni. La 1,25 [OH] 2D rimaneva associata la BMI in entrambe le popolazioni (P <0,05) e con il SAT (P = 0.004) negli ispanici. Inoltre, non si rilevava nessuna associazione significativa a cinque anni di cambiamento dell’adiposità con la 25 [OH] D o con la 1,25 [OH] 2D. In conclusione, i livelli di vitamina “D” erano inversamente associati con la BMI al basale, il SAT e il VAT negli ispanici e negli afro-americani, ma a cinque anni non si associavano ad alcun cambiamento dell’adiposità.
Diane Gilbert-Diamond dell’Harvard University, Boston e collaboratori hanno voluto studiare l'associazione tra vitamina “D” e le variazioni dell’indice di massa corporea (BMI), del rapporto dello spessore della plica cutanea, della circonferenza vita e dell’altezza in 479 studenti dai cinque ai dodici anni d’età, classificati e randomizzati in ragione dei livelli sierici di vitamina “D”: carenti [25 (OH) D <50 nmol / L], insufficienti [25 (OH) D ≥ 50 e <75 nmol / L], o sufficienti [25 (OH) D concentrazioni ≥ 75 nmol / L]. Hanno anche quantificato la [25 (OH) D] nei campioni di base di un gruppo scelto a caso le variabili antropometriche di ogni anno per una media di trenta mesi e stimato la variazione media di ciascun indicatore in base allo stato basale della vitamina, utilizzando modelli misti multivariati di regressione lineare. I bambini carenti dimostravano una variazione della BMI maggiore di 0.1 / anno, rispetto a quelli sufficienti (P = 0.05). Allo stesso modo, avevano uno 0,03 / anno (IC 95%: 0,01, 0,05 a / a) di maggiore variazione del rapporto di spessore plicare sottoscapolare/tricipite e una variazione di 0,8 cm / anno di maggiore circonferenza vita (IC 95%: 0,1, 1,6 centimetri / a). La carenza di vitamina “D” riguardava un rallentamento della crescita lineare nelle ragazze (-0,6 cm / y, P = 0.04), ma non nei maschi (0,3 cm / anno, p = 0.34), senza che si realizzasse un’interazione statisticamente significativa con il sesso. In conclusione, la vitamina “D” risultava inversamente associata allo sviluppo di adiposità nei bambini di età scolare (Am J Clin Nutr December 2010 vol. 92 no. 6 1446-1451).
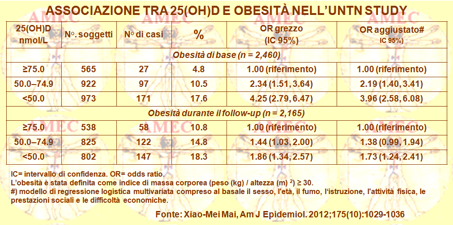
Xiao-Mei Mai della Norwegian University of Science e collaboratori hanno esaminato i livelli sierici basali di 25 (OH) D) sulla prevalenza dell’obesità in Norvegia (Am J Epidemiol. 2012;175(10):1029-1036). Hanno, così, arruolato una coorte di 25.616 adulti di età dai diciannove ai cinquantacinque anni nel secondo (1995-1997) e terzo (2006-2008) studio HUNT (Nord-Trøndelag Health Study).
Hanno, quindi, determinato i livelli sierici di 25 (OH) D e le misure antropometriche a livello basale e durante il follow-up in un campione casuale di 2.460 soggetti. Nel complesso il 40% di questi ultimi soggetti dimostrava una 25 (OH) D inferiore ai 50,0 nmol / L e il 37% dai 50,0 ai 74,9 nmol / L. L'incidenza cumulativa di prevalenza dell'obesità, definita come indice di massa corporea ≥ 30, era 12 e 15% rispettivamente. I bassi livelli sierici di 25 (OH) D si associavano a una più alta prevalenza dell’obesità. Nei 2.165 soggetti con BMI basale inferiore a trenta, una 25 (OH) D inferiore ai 50,0 nmol / L si associava a un aumento significativo del rapporto di probabilità per l'obesità durante il follow-up (odds ratio aggiustato = 1.73, di confidenza al 95% intervallo: 1.24, 2.41). L’adozione della misura della circonferenza della vita (≥ 88 cm per le donne, ≥ 102 cm per gli uomini) per la classificazione dell’obesità riportava risultati simili. Peraltro, una 25 (OH) D sierica inferiore ai 50,0 nmol / L si associava significativamente anche con una nuova insorgenza di obesità negli adulti.
Tenuto conto di questi risultati, gli Autori hanno voluto anche considerare che la supplementazione di vitamina “D” per il controllo del peso aveva dimostrato aspetti contrastanti.
A tal proposito, infatti, Hsia J della George Washington University e collaboratori nell’ampio studio Women’s Health Initiative Investigators avevano esaminato i dati di quaranta centri clinici relativi a 36.282 donne in postmenopausa dai cinquanta ai settantanove anni di età trattate con 500 mg di carbonato di calcio e 200 UI di vitamina “D” due volte il giorno, verso il placebo (Circulation. 2007;115(7):846–854). Durante i sette anni di follow-up gli Autori avevano confermato per 499 donne del gruppo del calcio / vitamina D e per 475 del placebo l’infarto miocardico o la morte per malattia coronarica (hazard ratio, 1,04; intervallo di confidenza 95%, 0,92-1,18). L’ictus era stato confermato in 362 donne del gruppo del calcio / vitamina D e in 377 assegnate del placebo (hazard ratio, 0,95; intervallo di confidenza 95%, 0,82-1,10). Nelle analisi dei sottogruppi le donne con più alta assunzione di calcio totale (dieta più supplementi) al basale non erano state a più alto rischio di eventi coronarici (p = 0.91 per interazione) o ictus (p = 0.14 per interazione) se assegnate al gruppo di calcio attivo / vitamina D. Peraltro, gli Autori avevano registrato anche un aumento di peso in entrambi i gruppi di trattamento durante i due anni dopo la randomizzazione (1,4 ± 10,5% vs 1,7 ± 12,0%), così pure della circonferenza della vita (1,5 ± 7,6% vs 1,8 ± 8,4%). Pur tuttavia, queste variazioni erano state più modeste nel gruppo attivo di calcio / vitamina D (p = 0.03 per entrambi). In conclusione, il supplemento calcio / vitamina D né aumentava o diminuiva il rischio coronarico o cerebrovascolare nelle donne in postmenopausa sane nel periodo di sette anni e aveva un piccolo effetto sull’aumento di peso e sulla misura della circonferenza vita.
Invece, lo studio clinico randomizzato di Sneve M dell’University Hospital of North Norway non aveva mostrato un significativo effetto sulla perdita di peso in 334 persone sane in sovrappeso o obese dopo dodici mesi di supplementazione di vitamina “D” con 20.000 UI o 40.000 UI di colecalciferolo per settimana, verso il placebo (Eur J Endocrinol December 1, 2008 159 675-6849.
Anche nel loro studio Holecki M della Medical University of Silesia Katowice, Poland e collaboratori dimostravano di non essere riusciti a ridurre il peso in donne obese con la supplementazione di vitamina “D” e calcio, rispetto al placebo, nel corso di tre mesi di dieta ipocalorica (Obes Facts. 2008;1(5):274–279). Le quaranta donne obese arruolate erano state divise in due gruppi comparabili per indice di massa corporea (BMI) ed età. Nel primo gruppo era stato fornito carbonato di calcio e 1 - (OH)-vitamina D, nel secondo solo dieta.
Al contrario, Ortega RM dell’Universidad Complutense, Madrid e collaboratori avevano ottenuto una risposta positiva in donne in sovrappeso o obese con un migliore livello di vitamina “D” (Br J Nutr. 2008;100(2):269–272).
In particolare, la perdita di peso era stata analizzata in sessanta donne in sovrappeso / obese in età fertile dai venti ai trentacinque anni in base al loro stato iniziale vitaminico. I soggetti erano stati assegnati in modo random a due tipi di diete leggermente ipocaloriche: quella V con aumento di verdure e quella C con aumento relativo di cereali. L’intervento dietetico dopo due settimane aveva portato in tutti i gruppi a una riduzione dell’assunzione di energia, del peso corporeo e della BMI. Le donne con i livelli di 25(OH)D uguali o maggiori a 50 nmol/l avevano dimostrato una perdita maggiore di grasso rispetto a quelle con valori inferiori a 50 nmol/l [1,7 (DS 1,8) kg rispetto a 0,5 (DS 0,8) kg]. Pertanto, il migliore livello vitaminico avrebbe favorito la perdita di grasso corporeo nel corso del periodo sperimentale (OR 0,462, IC 0,271, 0,785, p <0,001). Pur tuttavia, nell’analisi separata dei gruppi alimentari questo effetto si era prodotto solo nei soggetti C (OR 0,300, IC 0,121, 0,748, p <0,001). In conclusione, questi risultati avevano suggerito agli Autori che le donne con un migliore livello vitaminico avrebbero potuto rispondere più positivamente alle diete ipocaloriche e, quindi, perdere più grasso corporeo.
Nel loro insieme, la vitamina “D”, da sola o con la supplementazione di calcio, avrebbe evidenziato un effetto sulla limitazione dell'aumento di peso nella popolazione generale, ma con minor tenore negli obesi.
L’epidemia dell’obesità in Italia e nel mondo
L'obesità segna da qualche tempo in tutto il mondo una prevalenza in crescita continua, tanto da dover ormai parlare di epidemia. Peraltro, con l’invecchiamento demografico della popolazione l’aumento degli obesi adulti più anziani è particolarmente più marcato.
Fino al 1980, meno di una persona su dieci era obesa, ma di poi si è registrato un raddoppiamento ed anche una triplicazione dei tassi in diciannove dei trentaquattro paesi dell'OCSE (Organisation de coopération et de développement économiques) per cui la maggior parte della popolazione è ora in sovrappeso o obesa. Nel 2008 in tutta l’Europa oltre il 50% degli uomini e delle donne era in sovrappeso e circa il 23% delle donne e il 20% degli uomini erano obesi.
In base alle ultime stime, sempre nei paesi dell'EU, il sovrappeso colpirebbe il 30-70% delle persone adulte e l'obesità il 10-30%.
Le proiezioni, peraltro, indicano che entro il 2020 in alcuni paesi OCSE più di due su tre persone saranno in sovrappeso o obese.
L'Organizzazione Mondiale della Sanità ha previsto, per suo conto, che nel mondo entro il 2015 gli adulti in sovrappeso saliranno a 2,3 miliardi e più di 700 milioni con obesità. Peraltro, con l’invecchiamento demografico progressivo della popolazione mondiale, si stima adesso che per gran parte dei paesi del mondo circa il 20% delle persone dai sessantacinque anni di età e oltre è affetta da obesità con tendenza di crescita in ragione del fenomeno legato ai figli del baby boom.
Nel 2010 trentasei Stati presentavano un tasso di obesità uguale o superiore al 25% e dodici di essi raggiungevano il 30% o più.
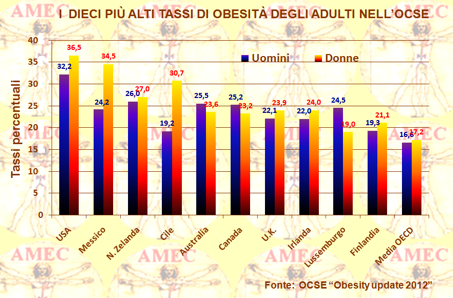
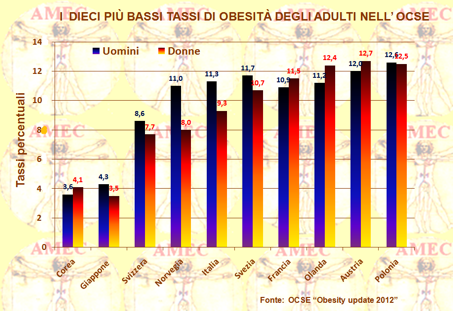
La prevalenza dell'obesità varia oggi di quasi dieci volte tra i paesi OCSE, spaziando dal minimo del 4% del Giappone e della Corea al massimo del 30% o più degli Stati Uniti e del Messico. In particolare, secondo l'aggiornamento attuale che nel rapporto globale 2010 esamina i dati delle dieci nazioni più sviluppate, i tassi dell’obesità sono notevolmente rallentati o interrotti del tutto in Inghilterra, Ungheria, Italia, Corea e Svizzera. Sono cresciuti solo di poco in Francia e Spagna.
All'altra estremità dello spettro, i tassi dell’obesità sono cresciuti dal 4 al 5% in Messico e negli Stati Uniti, paese con il più alto tasso di obesità di una nazione sviluppata.
Per quanto riguarda l’Europa non è chiaro se i tassi di obesità siano in aumento in tutto il continente, ma di certo non sono così elevati e non crescono così rapidamente come negli Stati Uniti.
Doak CM della VU University and VU Medical Centre, Amsterdam, the Netherlands e collaboratori hanno sviluppato uno studio per migliorare la comparabilità dei dati disponibili, tenendo conto delle differenze legate all'invecchiamento della popolazione (Obes Rev. 2012 Feb;13(2):174-91). Gli Autori hanno incluso indagini condotte tra il 1985 e il 2010 nella Regione Europea dell'OMS sugli adulti dai venticinque ai sessantaquattro anni. La prevalenza del sovrappeso / obesità è stata adeguata alla popolazione europea standard di età. I dati sono stati, quindi, inseriti per ciascuna delle categorie di cinque anni tra il 1981 e il 2010. Le misure di altezza e peso erano disponibili per entrambi i sessi dai sedici a ventiquattro anni dei cinquantatré paesi. I soggetti di 50-64 anni avevano una più alta prevalenza di sovrappeso e di obesità, rispetto al gruppo dai venticinque ai quarantanove anni. Questo quadro era presente in tutti i paesi sia nei maschi sia nelle femmine e in quasi tutti i sondaggi. Peraltro, la prevalenza del sovrappeso standardizzata per l’età era maggiore in tutti i paesi tra i maschi, rispetto alle femmine, e i dati di tendenza dimostravano un aumento nella maggior parte di essi. I risultati mostravano maggior numero di paesi con dati disponibili, così come la categoria più elevata di obesità nelle indagini successive.
In merito all’età pediatrica, il numero di bambini europei in sovrappeso ha anche subito un aumento costante nel periodo 1990-2008. Tale dato è davvero preoccupante laddove anche si consideri che oltre il 60% di essi saranno destinati al sovrappeso nell’età adulta. Oggi, peraltro, è abbastanza noto che l'obesità infantile è fortemente associata con i fattori di rischio per le malattie cardiovascolari, il diabete di tipo 2, i problemi ortopedici, i disturbi mentali, lo scarso rendimento scolastico e la bassa autostima che può condurre a disturbi dell’umore. Il rapporto OCSE, per sua parte, riporta che i tassi dell’obesità infantile sono effettivamente rimasti stabili intorno al 6-8% nel corso degli ultimi dieci anni, anche se con alcune fluttuazioni. Pur tuttavia, un bambino su cinque presenta un peso corporeo in eccesso in tutti i paesi. In Grecia, Stati Uniti e Italia il dato, poi, è più vicino a un terzo. Solo in Cina, Corea e Turchia il 10% o meno dei bambini è in sovrappeso. Inoltre, nella maggior parte di tutti paesi i ragazzi presentano tassi di sovrappeso e di obesità più alti rispetto alle ragazze.
Dal loro canto, queste ultime tendono ad avere tassi più elevati nei paesi nordici, come la Svezia, la Norvegia, la Danimarca, il Regno Unito, i Paesi Bassi e l’Australia.
Il Hbsc-Italia (Health Behaviour in School-aged Children) è uno studio multicentrico internazionale cui l’Italia ha aderito nel 2001-2002 per migliorare le conoscenze sulla salute dei giovani. Ha inteso, soprattutto, focalizzare l’attenzione sulle abitudini alimentari, sull’attività fisica, sul tempo libero, sull’immagine corporea, ma anche sui comportamenti a rischio, sul benessere percepito, sul contesto familiare e sull’ambiente scolastico.
I risultati sono stati raccolti ogni quattro anni e nel 2010, con la collaborazione dell’Istituto Superiore della Sanità, è stato coordinato dalle Università di Torino, Siena e Padova il progetto “Sistema d’indagini sui rischi comportamentali nell’età dai sei ai diciassette anni”. Si è realizzato un campione di circa 4.000 ragazzi di undici, tredici e quindici anni d’età in ciascuna regione.
I dati, presentati nel convegno del 12 ottobre 2010, hanno dimostrato che:
- L’eccesso ponderale diminuiva con l’età, essendo prevalente nei maschi.
- La prevalenza del sovrappeso e dell’obesità nei ragazzi era più elevata a undici anni, corrispondendo al 29,3%, contro il 19,5% delle femmine.
- A quindici anni, invece, la prevalenza era del 25,6% nei maschi e del 12,3% nelle femmine.
- A quindici anni i giovani, per il 47,5% maschio e per il 26,6% femmine, facevano meno attività fisica rispetto ai tredicenni, per il 50,9% maschi e il 33,7% femmine.
- I quindicenni, per il 40% maschi e il 24% femmine, dichiaravano di consumare alcol, almeno una volta la settimana.
- Entrambi i maschi e le femmine quindicenni dichiaravano nel 19% di fumare almeno una volta la settimana.
- Nel mezzogiorno d’Italia e tra i maschi si rilevava un minor consumo quotidiano di verdura.
Sotto ben definiti aspetti, l'attuale epidemia mondiale dell’obesità deve essere considerata come un processo non trasmissibile nel contesto della globalizzazione. Questo processo ha, difatti in materia di sanità pubblica, un impatto importante sia sulle determinanti economiche sia sociali. C'è, a tal proposito, una crescente evidenza che le tendenze globali di stile di vita, il comportamento alimentare e l'adattamento culturale contribuiscono in tutto il mondo al determinismo del rapido aumento della malattia. In tal modo, l'obesità può essere definita come un elemento socialmente contagioso della globalizzazione. Peraltro, sono stati individuati anche gli agenti infettivi che possono causarla, secondo meccanismi centrali, oppure modulando la funzione degli adipociti e contribuendo, perlomeno, con la condizione infiammatoria cronica della sindrome metabolica. Pertanto, la globalizzazione può effettivamente costituire una piattaforma fondamentale per questi patogeni nell’alimentare l'epidemia. Questo concetto che porrebbe le basi sui legami tra la globalizzazione e la malattia trasmissibile permetterebbe, peraltro, di tracciare migliori vie di prevenzione e di trattamento.
C’è, purtroppo, da considerare che da più parti del mondo non vi sia ancora la consapevolezza che obesità è una malattia epidemica come risposta negli ultimi quaranta anni alla drastica e progressiva riduzione della domanda di attività fisica e ai grandi cambiamenti nella fornitura alimentare dei paesi. Così che i cambiamenti di approvvigionamento alimentare e l'ambiente fisico vengono guidati sprovvedutamente in senso socioeconomico, mentre il settore della sanità è tenuto a raccoglierne drammaticamente le conseguenze.
Pur tuttavia, come precedentemente accennato, l'epidemia dell’obesità sembra essersi rallentata in alcuni paesi dell'OCSE negli ultimi tre anni, o almeno è cresciuta meno di quanto precedentemente previsto. Di certa importanza è il dato che i governi di diversi stati hanno preso atto del problema e conseguentemente hanno intensificato gli sforzi per affrontare le cause con strategie sempre più globali, coinvolgendo le comunità e le principali parti interessate. Sono derivati, difatti, provvedimenti particolari, come le imposte sui cibi ricchi di grassi e zuccheri in Danimarca, Finlandia, Francia e Ungheria. Comunque, secondo le informazioni fornite dall’OCSE, pur con questa riduzione di progressione del numero degli obesi, esso rimane sempre a livelli allarmanti.
La recente relazione “obesity update 2012” indica, difatti, che 500 milioni di persone in tutto il mondo sono obesi, o meglio una su ogni 10.
Lo studio ha anche rivelato che i tassi di obesità in crescita sono sempre più il risultato di disuguaglianza sociali ed economiche. Ad esempio, le donne meno istruite avrebbero da due a tre probabilità maggiori di essere in sovrappeso e obese. Nel rapporto si afferma, peraltro, che l'attuazione di una strategia globale di prevenzione dell'obesità potrebbe contribuire in alcune nazioni a salvare oltre 155.000 vite ogni anno.
In Italia circa una persona su dieci è obesa, con un tasso significativamente inferiore a quello della media OCSE, corrispondente a uno su sei. Gli ultimi dati mostrano che la percentuale degli adulti in sovrappeso è solo lievemente aumentata dagli inizi del 2000, sostanzialmente in linea con le precedenti proiezioni. Per quanto riguarda il sesso, le donne sono più spesso affette rispetto agli uomini, ma i tassi di questi ultimi sono cresciuti più rapidamente nella maggior parte dei paesi dell'OCSE.
I dati Istat del 2010 sul sovrappeso e sull’obesità degli italiani dal 2001 riportano un aumento dal 33,9 al 35,6% e dall’8,5% al 10,3% rispettivamente. In particolare, il fenomeno è stato visto crescere con l’età passando dal 19% del gruppo dai diciotto ai ventiquattro anni a oltre il 60% di quello dai cinquantacinque ai settantaquattro anni. Si è registrata, invece, una diminuzione lieve con il 55,9% tra le persone con più di settantacinque anni. Le condizioni di sovrappeso e obesità sono state più diffuse tra gli uomini che tra le donne, per cui il 45,2% degli uomini era in sovrappeso e l’11,3% obeso rispetto al 27,7% e al 9,3% delle donne. A livello territoriale si e osservato che le condizioni di sovrappeso e obesità erano più diffuse nel Sud con il 50,9% e in particolare in Molise con il 51,6%, in Campania con il 51,8% e in Calabria con il 51,4%.
Peraltro, tenuto conto dei dati più recenti, le bande di proiezione nuove 2010-2020 indicano che i tassi del sovrappeso e dell’obesità dovrebbero rimanere, durante tale periodo, stabili, o al massimo in leggera crescita del 4%.
Lo stato socio-economico determina anche in Italia grandi disparità sui tassi di obesità, sia negli uomini sia nelle donne. Difatti, le donne con scarsa istruzione presentano una probabilità di tre volte superiore di essere in sovrappeso, rispetto alle più istruite. Il fenomeno è minore negli uomini ma ancora superiore a quello di molti altri paesi dell’OCSE. Peraltro, gli uomini scarsamente colti dimostrano una probabilità di 1,3 volte maggiore di essere in sovrappeso. Comunque, il grado di disuguaglianze socio-economiche è rimasto in sostanza invariato negli ultimi anni.
L’obesity day
La settimana dell’obesità viene celebrata a livello mondiale per la conoscenza della malattia e tutto ciò che le ruota intorno, quali il fitness, l'alimentazione, i programmi di esercizio e le altre misure per combatterla. Si cerca, in tal modo, di sollevare anche la consapevolezza sulle condizioni personali circa il peso, l’IMC (indice di massa corporea) e le altre condizioni connesse, trasferendo l’attenzione sull’obesità da problema estetico a problema di salute. Ciò perché è di comune riscontro che la gente ha un'idea imprecisa sul proprio peso ideale. Difatti, rendere le persone consapevoli e edotte sulle problematiche, che il peso comporta, costituisce la base per ottenere le modifiche allo stile di vita. Non a caso, in effetti, lo slogan della manifestazione di quest'anno è stato: "Non divieti ma scelte consapevoli". Ciò proprio per promuovere la diffusione dei comportamenti sani e degli stili di vita corretti contro l'obesità.
Le previsioni dei cultori della materia indicano per il 2025 oltre venti milioni d’italiani con obesità come seconda causa di morte prevenibile dopo il fumo. Ma le statistiche attuali rilevano già oggi che quarantaquattro italiani su 100 sono in sovrappeso, di cui uno francamente obeso su dieci.
Peraltro, la maggior parte delle organizzazioni concentra la loro attenzione anche sulla lotta contro l'obesità infantile, occupandosi delle scuole e stimolando l’aumento dei programmi di attività fisica per instillare sin dalla tenera età l'abitudine e l’amore per la forma fisica.
La settimana ha compreso seminari e incontri informali dei dietologi, nutrizionisti su come preparare e mangiare un pasto ben equilibrato, risvegliando l’amore culturale e il valore salutare della dieta mediterranea. È stato anche disponibile un servizio gratuito per analisi, esercitazioni condotte da fisioterapisti, campo di yoga e conferenze motivazionali. Hanno partecipato celebrità anche con la loro storia personale della perdita di peso. Sono state possibili visite mediche gratuite con distribuzione di letteratura sugli effetti negativi dell’obesità.
In Italia l’Adi (Associazione italiana di dietetica e nutrizione clinica) ha gestito l’organizzazione, emettendo anche un comunicato preliminare sull’apertura gratuita per il 10 ottobre negli ospedali e nei suoi centri obesità con servizi di dietetica e nutrizione clinica.
L’appuntamento è giunto ormai alla sua dodicesima edizione e ha permesso un rapporto aggiornatissimo sugli italiani. In particolare, per il 97% degli intervistati la lotta all’obesità dovrebbe iniziare tra i banchi di scuola. Per il 93% vi è anche la necessità di realizzare interventi strutturali indirizzati a stimolare il maggiore movimento e attività fisica di chi vive nelle città. Le politiche proibizionistiche non hanno trovato consensi e per il 76% delle persone rischiano, per una malattia complessa come l’obesità, di essere controproducenti e fuorvianti.

















.png)





