NOTIZIARIO Aprile 2010 N°4
A cura di Giuseppe Di Lascio
Con la collaborazione di:
Bagalino Alessia, Bauzulli Doriana, Di Lascio Alessandro, Di Lascio Susanna, Levi Della Vida Andrea, Melilli Simonetta, Pallotta Pasqualino, Sesana Giovanna, Stazzi Claudio, Zimmatore Elena
COMMEMORAZIONE
 A Napoli, a fine marzo, è morto, dopo devastante cancro delle vie biliari, a 64 anni, Massimo Chiariello, direttore di cardiologia dell'Università Federico II, ex-presidente della Società Italiana di Cardiologia, figlio del senatore Alfonso, uno dei fondatori della clinica mediterranea, fratello del cardiochirurgo Gino Chiariello e di Paola Chiariello Condorelli, allievo di Mario Condorelli. Dopo la laurea e le esperienze sulle strategie di riduzione dell’IMA a Harvard e al Peter Bent Brigham Hospital con Eugene Braunwald e Peter Maroko, ha lavorato nel campo dell’ischemia/riperfusione, ponendo le basi fisiopatologiche delle sindromi coronariche acute e della restenosi dopo PCI, dedicandosi anche alla terapia genica e ai meccanismi molecolari coinvolti nella progressione della cardiomiopatia ipertrofica. Direttore negli ultimi anni del «Journal of cardiovascular medicine», organo ufficiale della Federazione italiana di cardiologia e della Società italiana di cardiochirurgia, ha pubblicato oltre 500 lavori scientifici. Robert Kloner dell’University of Southern California così lo ricorda: “Ricercatore estremamente brillante ed energico, con cui era divertente lavorare per un sorriso contagioso che contribuiva a mantenere l’entusiasmo nella ricerca scientifica. Era, peraltro, gentile e incoraggiante verso i giovani ricercatori e per tutto questo la cardiologia ha perso un grande leader di talento e di ricerca". Ciro Indolfi, direttore della divisione di cardiologia presso l'Università Magna Grecia in Italia, già borsista presso Chiariello, l’ha definito "scienziato brillante, clinico e mentore eccezionale, primo in Italia a introdurre l’ablazione trans catetere delle aritmie cardiache e tra i primi a eseguire i test di terapia genica per le malattie cardiovascolari", affermando di conservare "grandi ricordi e, in particolare, il suo attaccamento alla famiglia, i successi nella comunità scientifica e il coraggio nella malattia." Il suo laboratorio di emodinamica, difatti, è stato riconosciuto nel 1990 tra le migliori strutture a livello mondiale. Convinto sostenitore della collaborazione internazionale, incoraggiava i suoi studenti a viaggiare e lavorare in tutto il mondo per riportare la loro esperienza in Italia. Fino alla fine, Chiariello si è attivamente interessato alla ricerca, discutendo dei nuovi progetti, pur essendo perfettamente consapevole del suo stato finale, ma mostrandosi molto sereno e lucido nel pensiero. L’AMEC partecipa commossa al dolore della famiglia e si unisce al cordoglio di tutto il mondo scientifico.
A Napoli, a fine marzo, è morto, dopo devastante cancro delle vie biliari, a 64 anni, Massimo Chiariello, direttore di cardiologia dell'Università Federico II, ex-presidente della Società Italiana di Cardiologia, figlio del senatore Alfonso, uno dei fondatori della clinica mediterranea, fratello del cardiochirurgo Gino Chiariello e di Paola Chiariello Condorelli, allievo di Mario Condorelli. Dopo la laurea e le esperienze sulle strategie di riduzione dell’IMA a Harvard e al Peter Bent Brigham Hospital con Eugene Braunwald e Peter Maroko, ha lavorato nel campo dell’ischemia/riperfusione, ponendo le basi fisiopatologiche delle sindromi coronariche acute e della restenosi dopo PCI, dedicandosi anche alla terapia genica e ai meccanismi molecolari coinvolti nella progressione della cardiomiopatia ipertrofica. Direttore negli ultimi anni del «Journal of cardiovascular medicine», organo ufficiale della Federazione italiana di cardiologia e della Società italiana di cardiochirurgia, ha pubblicato oltre 500 lavori scientifici. Robert Kloner dell’University of Southern California così lo ricorda: “Ricercatore estremamente brillante ed energico, con cui era divertente lavorare per un sorriso contagioso che contribuiva a mantenere l’entusiasmo nella ricerca scientifica. Era, peraltro, gentile e incoraggiante verso i giovani ricercatori e per tutto questo la cardiologia ha perso un grande leader di talento e di ricerca". Ciro Indolfi, direttore della divisione di cardiologia presso l'Università Magna Grecia in Italia, già borsista presso Chiariello, l’ha definito "scienziato brillante, clinico e mentore eccezionale, primo in Italia a introdurre l’ablazione trans catetere delle aritmie cardiache e tra i primi a eseguire i test di terapia genica per le malattie cardiovascolari", affermando di conservare "grandi ricordi e, in particolare, il suo attaccamento alla famiglia, i successi nella comunità scientifica e il coraggio nella malattia." Il suo laboratorio di emodinamica, difatti, è stato riconosciuto nel 1990 tra le migliori strutture a livello mondiale. Convinto sostenitore della collaborazione internazionale, incoraggiava i suoi studenti a viaggiare e lavorare in tutto il mondo per riportare la loro esperienza in Italia. Fino alla fine, Chiariello si è attivamente interessato alla ricerca, discutendo dei nuovi progetti, pur essendo perfettamente consapevole del suo stato finale, ma mostrandosi molto sereno e lucido nel pensiero. L’AMEC partecipa commossa al dolore della famiglia e si unisce al cordoglio di tutto il mondo scientifico.
 Lucien Campeau, del Montreal Heart Institute, Quebec, eminente cardiologo, pioniere della metodica coronarica trans radiale, è deceduto il 15 marzo all'età di 82 anni. Autore di circa 200 pubblicazioni scientifiche, è stato il primo, tra le sue realizzazioni più famose, a eseguire il cateterismo percutaneo trans-radiale coronarico nel 1989, diffusamente adottato in Europa e ora anche nel Nord America. È stato Presidente della commissione della Canadian Cardiovascular Society che ha definito la classificazione funzionale dell’angina nel 1972, utilizzata a livello internazionale. Negli anni 1960 e 1970, Campeau con i suoi collaboratori d’istituto ha sviluppato metodi per l’angiografia coronarica selettiva, per l’intervento di bypass e per il trapianto di cuore. Più di recente, ha contribuito alla ricerca per il trattamento dell’iperlipidemia nei pazienti coronaropatici con lo studio post-chirurgico CABG, in collaborazione con l’US National Heart, Lung, and Blood Institute. È stato Presidente dell’Association of Cardiologists of Quebec, della Society of Cardiology of Montreal, della Canadian Society of Cardiology e Governatore per il Quebec dell’American College of Cardiology.
Lucien Campeau, del Montreal Heart Institute, Quebec, eminente cardiologo, pioniere della metodica coronarica trans radiale, è deceduto il 15 marzo all'età di 82 anni. Autore di circa 200 pubblicazioni scientifiche, è stato il primo, tra le sue realizzazioni più famose, a eseguire il cateterismo percutaneo trans-radiale coronarico nel 1989, diffusamente adottato in Europa e ora anche nel Nord America. È stato Presidente della commissione della Canadian Cardiovascular Society che ha definito la classificazione funzionale dell’angina nel 1972, utilizzata a livello internazionale. Negli anni 1960 e 1970, Campeau con i suoi collaboratori d’istituto ha sviluppato metodi per l’angiografia coronarica selettiva, per l’intervento di bypass e per il trapianto di cuore. Più di recente, ha contribuito alla ricerca per il trattamento dell’iperlipidemia nei pazienti coronaropatici con lo studio post-chirurgico CABG, in collaborazione con l’US National Heart, Lung, and Blood Institute. È stato Presidente dell’Association of Cardiologists of Quebec, della Society of Cardiology of Montreal, della Canadian Society of Cardiology e Governatore per il Quebec dell’American College of Cardiology.
Alcune delle sue numerose onorificenze e riconoscimenti includono il Prix Jean Lenègre, il Wilbert J. Keon Award, il Prix Carsley e l’Heart & Stroke Foundation of Quebec Heart Award. Gli è stato anche assegnato il Research Achievement Award dalla Canadian Cardiovascular Society ed è stato nominato "Cardiologue émérite 2004" dall’Association du Québec. Secondo quanto riferito dai colleghi dell'Istituto di Montreal, Campeau aveva la passione per la vela, lo sci e il golf, cosa che condivideva con gli amici.
L’AMEC si unisce alla testimonianza di dolore e lutto degli amici, della moglie Marielle e dei suoi quattro figli Michael, Alan, Mark e Stephen, in omaggio a questo illustre scienziato.
REVISIONE DELLE LINEE GUIDA PER LA DIAGNOSI E LO SCREENING DEL DIABETE
I dati IDF del 20° Congresso mondiale a Montreal hanno riportato l’aumento massiccio dei diabetici nel mondo, passati dai 30 milioni del 1985 ai quasi 300 milioni di oggi, con incremento, in meno di 20 anni, sino ai 350 milioni se non si adotteranno per tempo adeguate contromisure.

Peraltro, metà di essi ha un’età compresa tra i 20 e i 60 anni e la maggior parte deriva dai paesi a reddito medio - basso, tanto è vero che sette dei dieci paesi col più alto numero di malati appartengono a questa categoria.

Se non si pone un argine a tale fenomeno, nel 2030 i diabetici arriveranno a circa 435 milioni. In definitiva, il diabete appare oggi come: minaccia globale, colpendo circa il 7% della popolazione mondiale, è responsabile di circa quattro milioni di decessi l’anno, rappresenta la causa principale di malattie gravi come la cecità, l’insufficienza renale, l’infarto miocardico, l’ictus, le arteriopatie periferiche con le consequenziali amputazioni.

Si calcola che ogni dieci secondi una persona muore per cause legate al diabete e si prevede che l’indice di mortalità crescerà del 25% entro la fine del prossimo decennio. Secondo l’OMS (Organizzazione Mondiale della Sanità), questa malattia potrebbe, per la prima volta in 200 anni, ridurre globalmente le aspettative di vita dell’uomo.

I dati epidemiologici evidenziano un aumento anche del diabete di tipo 1.
In Europa si prevede per i periodi:
1994 – 2000 un aumento dei casi pari al 18.3%
1994 - 2010 un aumento dei casi pari al 36%.

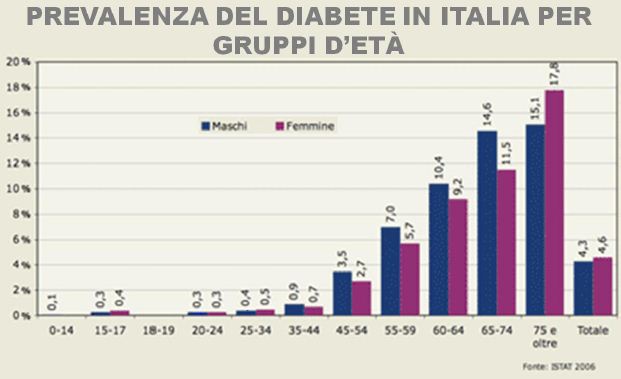
Non trascurabile, inoltre, è il suo gravoso costo sanitario e dispendio di risorse dedicate alle cure mediche, prevedendo per il 2010 un suo assorbimento di circa l’11,6% del totale della spesa sanitaria mondiale. Per molti versi questa malattia svilisce gli sforzi di prosperità di sviluppo economico delle nazioni, tenuto anche conto che quasi l’80% della spesa sanitaria per essa avviene nei paesi più ricchi e che i popoli dei paesi in via di sviluppo hanno scarsa possibilità di soddisfare le loro esigenze sanitarie. Si può concludere, quindi a buona ragione, che il diabete ha assunto il carattere di una vera e propria epidemia per la rapidità con cui si va diffondendo tra la popolazione, potendo affermare che in Italia ogni anno circa tre milioni di persone la sviluppano.

Secondo gli ultimi dati, difatti, il diabete colpisce il 5-6% degli italiani, mentre solo dieci anni fa interessava solo quattro italiani su 100.

L'impatto devastante sull’individuo, sulle famiglie, sui paesi e sulle economie non si arresta e i governi, le istituzioni e le associazioni scientifiche devono cooperare con la comunità mondiale per passare all'azione comune e sconfiggere la minaccia diabete nei tempi più brevi con ogni mezzo a loro disposizione.
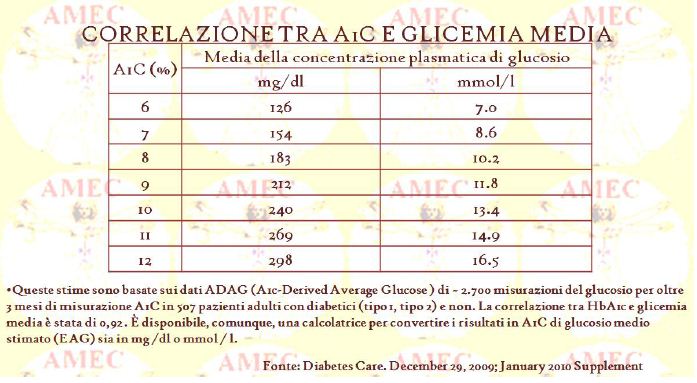
Parita Patel e Macerollo A. dell’Ohio State University, Columbus, OH, USA hanno ribadito in una recente recensione l'impostazione pratica delle linee guida per la diagnosi e lo screening del diabete, mossi dalla considerazione della validità sulla diagnosi tempestiva e corretto trattamento (Am Fam Physician. 2010; 81:863-870). Difatti, molte delle complicanze del diabete, come la nefropatia, retinopatia, neuropatia, malattie cardiovascolari, ictus e morte, possono essere ritardate o impedite con un trattamento adeguato della pressione arteriosa elevata, dei lipidi e del glucosio nel sangue. Di fatto, l’ADA (American Diabetes Association) ha aggiornato nel 2010 il sistema di classificazione eziologico e i criteri diagnostici per il diabete, introdotti nel 1997, definendolo di tipo 1, di tipo 2, autoimmune latente, dell'età adulta dei giovani e da cause varie (Diabetes Care. December 29, 2009; January 2010 Supplement). Il primo, associato all’obesità e all’insulino-resistenza, rappresenta circa il 90% al 95% di tutti i casi, il secondo, tipicamente associato alla carenza autoimmune mediata d’insulina, ha una prevalenza dal 5% al 10% circa. I criteri di diagnosi includono le misurazioni di emoglobina A1c (HbA1c), i livelli di glucosio nel sangue a digiuno o casuale o i risultati del test orale di tolleranza al glucosio. L'ADA definisce il diabete quando in due occasioni separate i livelli di glicemia sono almeno 126 mg/dL dopo un digiuno di otto ore. Altri criteri sono quelli del livello di glicemia di almeno 200 mg/dL in presenza di poliuria, polidipsia, perdita di peso, stanchezza o altri sintomi caratteristici del diabete. I test glicemici casuali possono essere utilizzati per lo screening e la diagnosi ma la loro sensibilità raggiunge solo il 39% - 55%. Test diagnostico di prima linea è il carico orale di tolleranza al glucosio, in cui il paziente, a digiuno da otto ore, riceve 75 g di glucosio. Si fa diagnosi di diabete se la glicemia supera 199 mg/dL e di alterata glicemia a digiuno se compresa da 140 a 199 mg/dl dopo due ore dal carico. L’ADA ha anche definito l’alterata glicemia a digiuno in caso di glicemia tra 100 e 125 mg/dL. L’HbA1c, che non richiede il digiuno, è utile sia per la diagnosi sia per lo screening del diabete, diagnosticato con livelli di almeno 6,5% in due occasioni separate.


Pur tuttavia, la bassa sensibilità e l'interferenza con differenze di razza, la presenza di anemia e l’uso di farmaci diversi comportano tutti limitazioni alla sua comprensione. Per il diabete gestazionale è importante notare che il test di screening con glucosio di 50 g (Glucola; Diagnostica Ames, Elkhart, Indiana) è il più comunemente eseguito. Comunque, il test orale di tolleranza al glucosio con 75 o 100-g si rende necessario per la conferma del risultato positivo di un test di screening. La cheto acidosi diabetica è, in genere, più frequente nel diabete di tipo 1, ma, a volte, si presenta anche nel tipo 2 e, soprattutto, nei pazienti obesi e di colore. Questa condizione è diagnosticata con una glicemia superiore ai 250 mg/dL, un pH arterioso di 7.3 o inferiore e una chetonemia moderata. È importante ricordare che la maggior parte delle linee guida attuali raccomanda lo screening del diabete nei pazienti con ipertensione o iperlipidemia. La misurazione dei livelli di peptide “C” può facilitare il tipo di classificazione del diabete o la decisione di cura insulinica. La determinazione degli autoanticorpi contro le cellule insulari, l’insulina, il GADA (glutamic acid decarboxylase), la tirosina fosfatasi (IA-2α e IA-2β) e gli altri marcatori di distruzione immuno-mediata delle cellule-β può anche tornare di utilità. Pur tuttavia, la disponibilità dei test anticorpali è limitata dai costi e dal problema del loro valore predittivo.
In definitiva, le raccomandazioni chiave per la pratica clinica e il livello di rating delle evidenze di accompagnamento sono:
- Lo screening del diabete dovrebbe essere eseguito nei pazienti con pressione arteriosa sostenuta superiore a 135/80 mmHg (livello di evidenza A).
- Lo screening del diabete dovrebbe essere eseguito nei pazienti con ipertensione o iperlipidemia (livello di evidenza, B).
- I calcolatori di rischio possono essere utilizzati per identificare i pazienti che non hanno bisogno di ulteriori controlli per il diabete (livello di evidenza, C).
- La diagnosi di diabete può essere fatta quando il valore dell’HbA1c è maggiore di 6,5% in due occasioni separate (livello di evidenza, C).
- Per i pazienti ad aumentato rischio di diabete, la consulenza è raccomandata in materia di strategie efficaci, tra cui la perdita di peso e l’esercizio fisico, per ridurre il rischio (livello di evidenza C).
Il giudizio clinico, sulla base del fenotipo del paziente, la sua storia, la presentazione e le analisi specifiche di laboratorio, è il modo migliore di gestione della malattia con la spiegazione razionale del presupposto per lo screening, come, peraltro, per qualsiasi altra condizione. Il trattamento precoce migliora i risultati microvascolari.
In un editoriale Jeff Unger della Catalina Research Institute di Chino, in California, ha descritto il LADA (diabete autoimmune latente negli adulti), come forma lentamente progressiva in età avanzata al momento della diagnosi, con autoanticorpi anti pancreas e la mancanza di un obbligo assoluto d’insulina al momento della diagnosi stessa. Nel LADA la funzione delle cellule beta è più preservata rispetto al diabete di tipo 1 classico, ma vi è anche una tendenza a una sua perdita rapida e progressiva che richiede intervento intensivo con insulina. I medici di famiglia, in particolare, dovrebbero essere consapevoli del fatto che circa il 10 per cento del diabete tipo 2 ha la LADA. In definitiva si può concludere che, sulla base dell’eziologia, il diabete mellito è classificato in tipo 1, tipo 2, autoimmune latente, dell'età adulta dei giovani e per cause varie. La diagnosi si basa sulla misurazione del livello dell’A1C, la glicemia a digiuno o casuale o il test di tolleranza al glucosio orale. Anche se ci sono orientamenti contrastanti, molti concordano sul fatto che i pazienti con ipertensione o iperlipidemia devono essere sottoposti a screening per il diabete. I calcolatori di rischio del diabete hanno un alto valore predittivo negativo e aiutano a definire i pazienti che non rischiano di avere la malattia. I test che possono agevolare a stabilirne il tipo o la continua necessità d’insulina sono quelli riflettenti la funzione delle cellule-β, come i livelli del peptide C e dei marcatori di distruzione immuno-mediata delle cellule-β, come gli autoanticorpi contro le cellule insulari, l'insulina, l'acido glutammico decarbossilasi, la tirosina fosfatasi (IA-2a e IA-2beta). L'esame degli anticorpi, però, è limitato dalla sua disponibilità, dai suoi costi e dal loro valore predittivo.
LE RACCOMANDAZIONE “ADA” 2010 DEL DIABETE
Le novità introdotte dalle recenti linee guida dell’ADA (American Diabetes Association) si possono riassumere nei seguenti capitoli:
- Inserimento di una sezione sul diabete, correlato alla fibrosi cistica nei "Principi di assistenza medica nel diabete", trae spunto dal fatto che le nuove evidenze hanno dimostrato che la diagnosi precoce della comorbidità in tal senso e il trattamento aggressivo con insulina riducono il divario di mortalità rispetto ai pazienti con una sola patologia, azzerando anche la differenza di sesso nei tassi di mortalità.
- L’A1c è utile per la diagnosi del diabete, con una soglia del 6,5%.
- La sezione in precedenza denominata "La diagnosi di pre-diabete" è stata ora chiamata "Categorie di aumentato rischio per il diabete", che include una gamma di A1c dal 5,7% al 6,4%, come pure un’alterata glicemia a digiuno e una ridotta tolleranza al glucosio.
- La sezione "individuazione e diagnosi di GDM [diabete mellito gestazionale]" include una discussione di possibili futuri cambiamenti in questa diagnosi, secondo il consenso internazionale. Le raccomandazioni sullo screening del diabete gestazionale sono quelle di utilizzare l'analisi del fattore di rischio e un carico orale di glucosio, se opportuno. Le donne con diagnosi di diabete gestazionale dovrebbero essere sottoposte a screening per il diabete sei e dodici settimane dopo il parto e dovrebbero avere lo screening periodico futuro per il possibile successivo sviluppo di diabete o prediabete.
- Ampia revisione si è praticata nella sezione " Educazione sull’autogestione del diabete", basata su nuovi elementi. Difatti, gli obiettivi di formazione sull’autogestione della malattia sono di migliorare l'adesione agli standard di cura, di educare i pazienti per quanto riguarda gli adeguati obiettivi glicemici e di aumentare la percentuale di pazienti che raggiungono i livelli target dell’A1c.
- Ampia revisione è stata praticata nella sezione "Gli agenti antipiastrinici", sulla base dei recenti studi che suggeriscono che nei pazienti a basso o moderato rischio l'aspirina è di dubbio beneficio per la prevenzione primaria delle malattie cardiovascolari. La raccomandazione rivisitata è quella di considerare il trattamento con aspirina come strategia di prevenzione primaria nei pazienti con diabete ad aumentato rischio cardiovascolare, definito come un rischio a dieci anni superiore al 10%. Ad aumentato rischio cardiovascolare sono anche gli uomini più anziani dei cinquanta anni o donne di età superiore ai sessanta anni con almeno un ulteriore fattore di rischio maggiore.
- La fotografia del fondo oculare può essere utilizzata come strategia di screening per la retinopatia, come descritto nella sezione " Screening e trattamento della retinopatia ". Tuttavia, anche se quella di alta qualità fa rilevare la maggior parte di retinopatie diabetiche clinicamente significative, non dovrebbe sostituire il primo esame completo a occhi dilatati. L’esame della retina deve essere eseguito annualmente, o almeno ogni 2 o tre anni, nei pazienti a basso rischio, con esito normale nella precedente visita.
- Ampia revisione riporta la sezione "Cura del diabete in ospedale" con discussione dei benefici del controllo glicemico molto stretto nei pazienti critici.
- Ampia anche la revisione nella sezione "Strategie per il miglioramento della cura del diabete", basate ora su nuovi elementi di prova. Le strategie di successo per migliorare la cura del diabete risiedono, comunque, nell’autogestione e auto misurazione e controllo dei livelli di A1c, dei lipidi e della pressione sanguigna.
Le pratiche più efficaci sono: una priorità istituzionale per la qualità delle cure, il coinvolgimento di tutto il personale nelle loro iniziative, l’incentivazione e l’educazione dei pazienti e l’utilizzo degli strumenti elettronici. Comprensibilmente, la gestione ottimale del diabete richiede un approccio sistematico organizzato e il coinvolgimento di un team coordinato di professionisti sanitari che lavorano in un ambiente dove la qualità delle cure rappresenta una priorità".
attuali criteri per la diagnosi di diabete

- L’HbA1c deve corrispondere a ≥ 6,5%. Il test deve essere eseguito in un laboratorio con metodo NGSP (National Glicoemoglobina Standardization Program), certificato e standardizzato secondo l’analisi DCCT (Diabetes Control and Complications Trial).
- La glicemia a digiuno deve essere ≥ 126 mg/dl a digiuno (7,0 mmol/l) ed è definita come glicemia in assenza di assunzione calorica da almeno otto ore.
- La glicemia a due h deve essere ≥ 200 mg / dl (11.1 mmol/l) nel corso di un test di tolleranza al glucosio orale (OGTT). Il test deve essere eseguito come descritto dall’Organizzazione Mondiale della Sanità con un carico di glucosio contenente l'equivalente di 75 g di glucosio anidro, disciolti in acqua.
- Una casuale glicemia plasmatica ≥ 200 mg / dl (11.1 mmol / l) definisce il paziente con i sintomi classici d’iperglicemia o di crisi iperglicemica.
Test per il diabete in pazienti asintomatici

- Adulti asintomatici di qualsiasi età, in sovrappeso o obesi (BMI ≥ 25 kg/m2) e che hanno uno o più fattori di rischio per il diabete, devono eseguire test per individuare la malattia e valutarne il rischio in futuro. In quelli, senza questi fattori di rischio, il controllo dovrebbe iniziare all'età di quarantacinque anni. (B)
- Se i valori sono normali, è bene ripetere i test almeno con tre anni d’intervallo. (E)
- Per verificare il diabete o per valutarne il rischio in futuro, l’A1C, la FPG (glicemia a digiuno) o la glicemia a 2-h con OGTT di 75-g sono test appropriati. (B)
- Negli individuati a maggior rischio per futuro diabete, vanno precisate le altre possibili malattie cardiovascolari (MCV) e i fattori di rischio, eventualmente da trattare. (B)
Individuazione e diagnosi di diabete mellito gestazionale
- Fare esami per il GDM (diabete mellito gestazionale), analizzando i fattori di rischio e in caso eseguire l'OGTT. (C)
- Le donne con GDM dovrebbero essere tutte sottoposte a screening per il diabete 6-12 settimane dopo il parto e dovrebbero essere seguite con lo screening per il successivo sviluppo di diabete o pre-diabete. (E)
Prevenzione del diabete di tipo 2

- I pazienti con IGT (A), IFG (E), o un A1c di 5,7-6,4% (E) devono essere indirizzati a un programma efficace di sostegno continuo per la perdita di peso del 5-10% e di aumento per almeno 150 min/settimana di attività fisica moderata, come il camminare.


- La consulenza nel follow-up sembra importante per il successo. (B)
- Oltre al sostegno della consulenza sullo stile di vita, la metformina può essere iniziata nei casi di rischio molto elevato di sviluppo del diabete (combinazione di IFG e IGT più altri fattori di rischio, quali l’A1C> 6%, l'ipertensione, il basso colesterolo HDL, i trigliceridi elevati o storia familiare di diabete in un parente di primo grado), negli obesi e in caso di sessanta anni e oltre di età. (E)
- Il monitoraggio per lo sviluppo di diabete nei pazienti con pre-diabete deve essere eseguito ogni anno. (E)
Controllo del glucosio
- L'auto-monitoraggio della glicemia (SMBG) deve essere effettuato tre o più volte al giorno nei casi di terapia con iniezioni multiple d’insulina o terapia di pompa insulinica. (A)
- Per i pazienti che usano iniezioni d’insulina meno frequenti, la terapia non insulinica o quella nutrizionale (MNT) da sola, lo SMBG può essere utile guida per il successo della terapia. (E)
- Per raggiungere gli obiettivi di glicemia post-prandiale, lo SMBG postprandiale può essere opportuno. (E)
- Quando si prescrive lo SMBG, bisogna garantirsi che i pazienti ricevano un'istruzione iniziale, e la valutazione del follow-up di routine della tecnica e che acquisiscano capacità di utilizzare i dati per regolare la terapia. (E)
- Il monitoraggio continuo del glucosio (CGM), combinato con i regimi di terapia insulinica intensiva, può risultare uno strumento utile per abbassare l’A1C nei diabetici tipo 1, selezionati, d’età maggiore ai venticinque anni. (A)
- Anche se le prove sulla riduzione dell’A1C sono meno forti nei bambini, adolescenti e giovani adulti, il CGM può essere utile in questi gruppi e il successo è correlato all’adesione di utilizzare questo dispositivo. (C)
- Il CGM può essere uno strumento complementare allo SMBG nei casi di non consapevolezza dell’ipoglicemia e/o frequenti episodi d’ipoglicemia. (E)
A1C
- Valutare l’A1C almeno due volte all'anno nei pazienti che sono a target del trattamento e con controllo glicemico stabile. (E)
- Eseguire la prova A1C trimestralmente in pazienti che hanno cambiato terapia o che non rispettano gli obiettivi glicemici. (E)
- L’uso di test point-of-care per l’A1C permette decisioni tempestive sui cambiamenti della terapia, quando necessario. (E)
Obiettivi glicemici negli adulti
- L’abbassamento dell’A1C al di sotto o intorno al 7% ha dimostrato di ridurre le complicanze microvascolari e neuropatiche nel diabete di tipo 1 e di tipo 2. Pertanto, per la prevenzione delle malattie del microcircolo, l'obiettivo A1C per gli adulti e per le donne non gravide, in generale, è <7%. (A)
- Nel diabete di tipo 1 e di tipo 2, trial randomizzati e controllati di trattamento glicemico standard versus quello intensivo non hanno mostrato differenze significative delle MCV durante la parte randomizzata delle prove. Il follow-up a lungo termine del DCCT e delle coorti dell’UKPDS (UK Prospective Diabetes Study) suggerisce che il trattamento con l’obiettivo di A1C al di sotto o intorno al 7%, negli anni subito dopo la diagnosi, è associato a riduzione a lungo termine del rischio di malattia macrovascolare. Pertanto, fino a quando non vi saranno maggiori prove a disposizione, l'obiettivo generale di <7% sembra ragionevole per la riduzione del rischio macrovascolare. (B)
- L'analisi dei sottogruppi di sperimentazioni cliniche come il DCCT e UKPDS e le prove di proteinuria, ridotta nel processo ADVANCE, indicano un vantaggio, piccolo ma incrementale, nei termini dei risultati micro vascolari, con i valori di A1C più vicini alla normalità. Pertanto, per i singoli pazienti selezionati, i providers potrebbero ragionevolmente suggerire obiettivi di A1C ancora più bassi di <7%, pur di ottenere assenza di significative ipoglicemie o di altri effetti avversi dal trattamento. Tali pazienti potrebbero includere quelli con breve durata del diabete, con aspettativa di lunga vita e senza MCV significativa. (B)
- Al contrario, obiettivi meno rigorosi di A1C, rispetto a <7%, possono essere appropriati per i pazienti con una storia d’ipoglicemia grave, aspettativa di vita limitata, avanzate complicanze microvascolari e macrovascolari o comorbidità estese e quelli con diabete di lunga data in cui il generale obiettivo sia difficile da raggiungere, nonostante l’istruzione all’auto-gestione, il monitoraggio del glucosio appropriato, le dosi efficaci e multiple di agenti ipoglicemizzanti, tra cui l'insulina. (C)
MAGGIORE IMPEGNO SUL PREDIABETE
Linda S Geiss e coll. del Centers for Disease Control and Prevention, Atlanta, GA, sulle premesse che meno del 10% degli adulti statunitensi con livelli di glicemia più alti del normale, ma non abbastanza per essere diabetici, è consapevole dell’alto rischio di sviluppare la malattia, potendo, invece ridurlo attraverso modifiche dello stile di vita che includono i cambiamenti della dieta, l’aumento dell'attività fisica e la perdita di peso, hanno definito che il primo passo per convincere la gente a fare qualcosa di vantaggioso consiste nella identificazione efficace delle persone a rischio e accrescerne la consapevolezza con programmi di modifica dello stile di vita (Am J Prev Med doi:10.1016/j.amepre.2009.12.029). Gli studiosi hanno, così, scoperto che quasi il 30% dei 1.402 adulti, intervistati nel National Health and Nutrition Examination Survey 2005-2006, aveva il pre-diabete e che solo il 7,3% ne era a conoscenza. Peraltro, anche se la maggioranza degli intervistati aveva effettivamente avuto contatto con un medico durante l'anno precedente, solo un terzo dei prediabetici adulti aveva ricevuto consigli dagli operatori sanitari su come migliorare i propri comportamenti. Il consiglio del medico è, invece, fondamentale ed è la chiave per modificare i comportamenti. Difatti, circa il 75% delle persone, consigliate da un medico di adottare sani stili di vita, aveva cercato di farlo, rispetto a circa il 50% del totale.
SINDROME METABOLICA: Definizione al capolinea?
Una nuova definizione, comune a un certo numero di organizzazioni scientifiche, è stata individuata per i criteri specifici di diagnosi clinica della sindrome metabolica, in rapporto ad un inasprimento delle differenze derivate dalla definizione, sino a poco tempo fa adottata. Il documento, redatto da autori appartenenti alle più prestigiose associazioni scientifiche che s’interessano della sindrome, rappresenta il tentativo di rendere la definizione globale, segnando un passo avanti per non continuare a confondere quanti lavorano in questo campo. In particolare, la nuova definizione snellisce le differenze legate all'obesità addominale, definita con la misura della circonferenza addominale, uno dei cinque criteri per la diagnosi della sindrome. Ora, i criteri si basano sulla popolazione e le definizioni specifiche per ciascun paese, rimanendo, peraltro, le differenze regionali.

Tre elementi anomali su cinque sono sufficienti per definire la sindrome, considerando che per la circonferenza della vita si attendono ulteriori dati di soglia nazionali o regionali.

Da notare al proposito che l'ADA, American Diabetes Association, per questioni scientifiche irrisolte con le altre associazioni, tra cui l'AHA, si è dissociata da questa dichiarazione. In particolare, l'ADA, così come l'Associazione europea per lo studio del Diabete (EASD), ha contestato il modo con cui la sindrome metabolica è caratterizzata come fattore di rischio per le malattie cardiache o il diabete, sostenendo che non vi è alcuna necessità della sua diagnosi, in quanto l'accento deve essere posto sul trattamento aggressivo dei fattori di rischio individuali. Nel 2005, in effetti, l'ADA e l’EASD si erano già dichiarate congiuntamente critiche sulla valutazione della sindrome metabolica, come sindrome autonoma, e sulla sua utilità clinica.


ORLISTAT VENDUTO SENZA CONTROLLO
L’associazione Altroconsumo, a seguito di un’inchiesta su cinquantotto farmacie, nove parafarmacie e tre corner ipermercati di sei città italiane, ha potuto verificare che il farmaco orlistat, di recente libera vendita in Europa, potrebbe essere acquistato facilmente senza controllo. Difatti, il 47% dei farmacisti ha permesso di ottenere il farmaco senza altro aggiungere, se non il suo costo. Questo farmaco, primo a essere venduto in Europa senza ricetta medica per combattere l’obesità, è disponibile di recente anche in Italia, non come SOP, ossia con libera vendita ma divieto di pubblicità, al dosaggio di 60 mg. Da notare che la FDA statunitense nell’agosto 2009 ha posto le basi di uno studio sulla sicurezza del farmaco, venduto in USA contro l’obesità nella formula di OTC, ossia con libera vendita con pubblicità, in rapporto a trentadue segnalazioni di grave epatopatia tra il 1999 e il 2008. In ventisette pazienti è stato necessario il ricovero ospedaliero. Al 30 giugno 2009, comunque, il database del gruppo interregionale di farmacovigilanza riportava tre segnalazioni di reazioni avverse epatiche da orlistat. Peraltro, come ulteriore commento a quanto riportato, si deve ribadire che, oltre alla possibile epatotossicità, vanno considerati anche tutti i problemi dell’automedicazione. Emerge molto chiara la perplessità di un uso scorretto del farmaco a danno del paziente in una malattia come l’obesità, densa di problematiche e comorbidità, tanto da essere considerata, al momento attuale, una malattia epidemica ad alto rischio e a elevato costo.
ALLARME NUBE DA ERUZIONE VULCANICA
L’OMS (Organizzazione Mondiale della Sanità) ha diramato un comunicato nei riguardi del rischio potenziale per la salute da parte delle particelle di cenere seguite all’eruzione del vulcano Eyjafjallajökull in Islanda.
Le persone con asma e altre malattie croniche respiratorie, come l'enfisema o la bronchite, possono essere più sensibili alle irritazioni se la cenere è nella bassa atmosfera o in alte concentrazioni. Difatti, la nube di cenere, derivante dall'esplosione, contiene particelle molto piccole di vetro, ma, finché rimane in atmosfera, è improbabile che possa causare effetti indesiderati sulla salute.
Le piccole particelle di dimensioni inferiori ai dieci micron sono le più pericolose perché possono penetrare più in profondità nei polmoni e le stime attuali indicano che circa il 25% sono di tale grandezza. Peraltro, esse possono variare da paese a paese, secondo il vento e della temperatura dell'aria. Comunque, in caso di sintomi d’irritazione di gola e respiratori all’aperto è consigliabile il rientro in luoghi chiusi, evitando l’intenso esercizio fisico.












.png)





